なぁ、お酒を飲むと顔が赤くなる人がおるやん。
あれって癌になりやすい体質の可能性があんねんて。
まじすか?肝臓癌とかですか?
それが食道癌なんや。以外やろ?
もくじ
食道癌(esophageal cancer)とは
食道癌の概要
ってな訳で、今日は食道癌についてレクチャーしてくで。
まず食道癌の簡単な説明からや。
食道癌は字の通りで食道に出来る癌やで。食道の粘膜面から発生する腫瘍で、90%が扁平上皮癌、残りは腺癌や。
初期は自覚症状が無いのがネックで、しかも容易にリンパ節転移や周囲に浸潤する関係で、発見された時は進行癌の状態の事が多いんや。
主な症状は胸のつかえ感や違和感、胸痛なんかやな。以下が概要やで。
- 概要
- 90%が扁平上皮癌で残りが腺癌
- 食道真ん中、もしくは下1/3に多く発生する
- 主病変と離れた部位に別の病変(skip lesion)を認める事もある
- 初期症状は胸の違和感などだが、ほとんど無い事も多い
- 進行すると胸痛や嚥下困難症状が出てくる
- 他の消化器癌と比較して悪性度が高く、早期にリンパ節転移をきたす(T2で40~60%でリンパ節転移陽性)
- 漿膜がないため、周囲組織への浸潤も容易におこる
- 進行した状態で発見されると予後は悪い
- 20%の割合で重複癌(胃癌、咽頭癌、喉頭癌、大腸癌など)が発生する
- 飲酒によるアセトアルデヒドと喫煙がリスクファクターとして知られている
- 中年以上、大酒飲み、喫煙、熱い食事、野菜不足、家族歴がリスクファクター
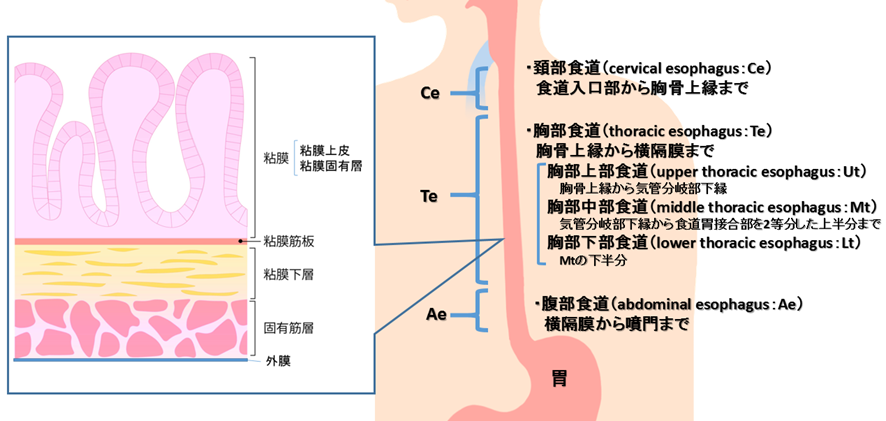
食道の解剖と役割
食道の解剖
次に食道の解剖について話していくで。食道は下咽頭から胃までの約25cm程度、厚さ4mm程度の筒状の臓器や。
場所によって頚部食道、胸部食道、腹部食道と呼び方が変わるで。
また食道壁は扁平上皮の粘膜層、粘膜下層、固有筋層から出来てて、概要でちょっと言った通り食道には漿膜があらへんねん。
せやから癌が容易に周囲組織への浸潤や転移をしてまうねん。
食道の役割
役割としては食べ物を胃まで運ぶ管や。食べ物が入ってきたら蠕動運動で胃まで送んねん。
ちなみに食道自体に消化機能はあらへんで。知ってるとは思うけど念のためや。
食道癌の原因と治癒率
食道癌の原因:喫煙
食道癌の原因というか、リスクファクターは喫煙と飲酒や。喫煙は色んな癌の危険因子になってるな。
喫煙する事で、発癌性物質が煙りを吸う度に食道を刺激するからな。これを1日に何十回と繰り返すことでリスクが上がってしまうねん。
ちなみに非喫煙者と比較すると7倍程度も違うとのデータがあるで。
https://academic.oup.com/jjco/article/42/1/63/983808
食道癌の原因:飲酒
飲酒についてはアセトアルデヒドが大きく関係してるで。
飲酒してアルコールを肝臓で分解するときに、アセトアルデヒドっていうのが代謝物として出てくるんやけど、普通はALDHっていう酵素で即分解されるんや。でも日本人はこの酵素の働きが弱い人が半数近くおんねんて。
しかもこのアセトアルデヒドに発癌性があるっていう報告がWHOから2010年にあったんや。
飲酒で顔が赤くなるのは主にアセトアルデヒドの作用らしくて、飲酒ですぐ顔が赤くなる人はアセトアルデヒドの分解能力が低いって事なんやな。
これは厚生労働省のサイトにも記載されてんねん。
アルコールとがん 厚生労働省 生活習慣予防の為の健康情報サイト
なんでこれが食道癌と関係があるかっていうと、厄介な事に食道粘膜はアルコールが染みこむとアセトアルデヒドを作る酵素を持ってるらしいねん。せやから顔が赤くなる人は食道にもアセトアルデヒドがメチャ溜まってるって事になるらしいんや。
肝癌もそうやけど、食道癌も早期発見が難しい癌の1つや。
ちなみに、飲酒と喫煙の2つが重なると更にリスクは高まるで。そういった意味やと飲み会とかヤバイな。
食道癌の治癒率
治癒率に関しては5年生存率を見ると分かると思う。下の数値は国立研究開発法人国立がん研究センターからのデータや。
Ⅱ期の段階で半数切ってんねんな。治療法としては外科的手術の他に化学療法、放射線治療があるで。
- 食道癌の5年生存率 ⇒ Ⅰ期:68.9% Ⅱ期:45.0% Ⅲ期:24.1% Ⅳ期:7.7% 全体:42.0%
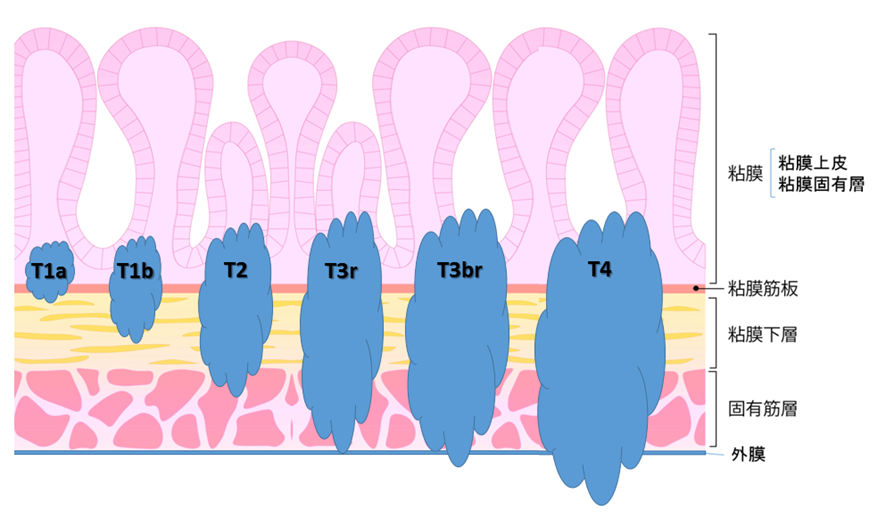
食道癌のTNM分類
食道癌の病期分類と深達度や。日本食道学会による分類を参考にしてるで。
| T分類 | T1 | T2 | T3 | T4 |
| T1a:癌が粘膜内にとどまっている T1b:癌が粘膜下層にとどまっている | 癌が固有筋層にとどまっている | T3r:癌が食道外膜まで広がっているが隣接臓器(心膜、腹膜)に浸潤がなく切除可能な段階 T3br:癌が食道外膜まで広がり隣接臓器に浸潤している可能性がある | 癌が隣接、周囲臓器(肺、大動脈、気管など)に明らかに浸潤している | |
| N分類 | N0 | N1 | N2 | N3 |
| リンパ節転移なし | 領域リンパ節内にリンパ節転移が1~2個 | 領域リンパ節内にリンパ節転移が3~6個 | 領域リンパ節内にリンパ節転移が7個以上 | |
| M分類 | M0 | M1 | ||
| 遠隔転移なし | M1a:切除による治療効果が期待出来る領域外リンパ節に転移がある M1b:M1a以外の領域リンパ節または遠隔臓器に転移がある |
日本食道学会 食道癌取扱規約12版を参考に作成
次にステージ分類や。
| N0 | N1 | N2 | M | |
|---|---|---|---|---|
| T0、T1a | 0 | Ⅱ | ⅢA | ⅣB |
| T1b | Ⅰ | Ⅱ | ⅢA | ⅣB |
| T2 | Ⅱ | ⅢA | ⅢA | ⅣB |
| T3b | Ⅱ | ⅢA | ⅢA | ⅣB |
| T3br | ⅢB | ⅢB | ⅢB | ⅣB |
| T4 | ⅣA | ⅣA | ⅣA | ⅣB |
以上や。食道癌についてイメージが湧いてくれると嬉しいで。
画像所見
食道癌の画像所見
食道癌の画像所見やけど、早期発見には内視鏡一択や。
CTやMRI、FDG-PETが必要になるのは進行癌でのT3以降の診断やリンパ節、遠隔転移診断の時やな。
特にT3かT4かの判断は重要やで。なぜかというとT3までなら切除術の対象になるからなんや。
ちなみに、CTやMRIでT1やT2を診断しようとしても無理やで。
- 食道癌の画像所見
- CTやMRIはT3以降の診断に有効
- 食道壁の厚さが5mm以上を肥厚と診断するが、評価が難しい場合も多い
- 大動脈浸潤は腫瘍と大動脈壁との境界が不明瞭、かつ接触部のなす角が90度以上だと直接浸潤ありと診断される
- 長軸方向に3cm以上あれば更に正診率が向上する
- 気管や気管支への直接浸潤は内腔に突出していれば浸潤ありと診断出来るが、変形のみの場合は難しいケースもある
- 食道壁の厚さが5mm以下でもリンパ節転移しているケースもあるが、CTでリンパ節転移の診断は感度、特異度共に低いとされている
- 造影CTでリング状濃染や早期濃染、内部不均一はリンパ節転移の可能性が高い
- FDG-PETでは特異度が高いためサイズに関わらず評価が出来るが、炎症と鑑別が必要な事がある
- 食道癌が出来る部位によってリンパ節転移しやすい順番があり1群~3群に分けられている(♯101、104、106rec、110、1、2、3あたりが多い)
- 遠隔転移は骨、肺、肝に多い
さて、それじゃ実際の画像を見ていこか。
実際の症例
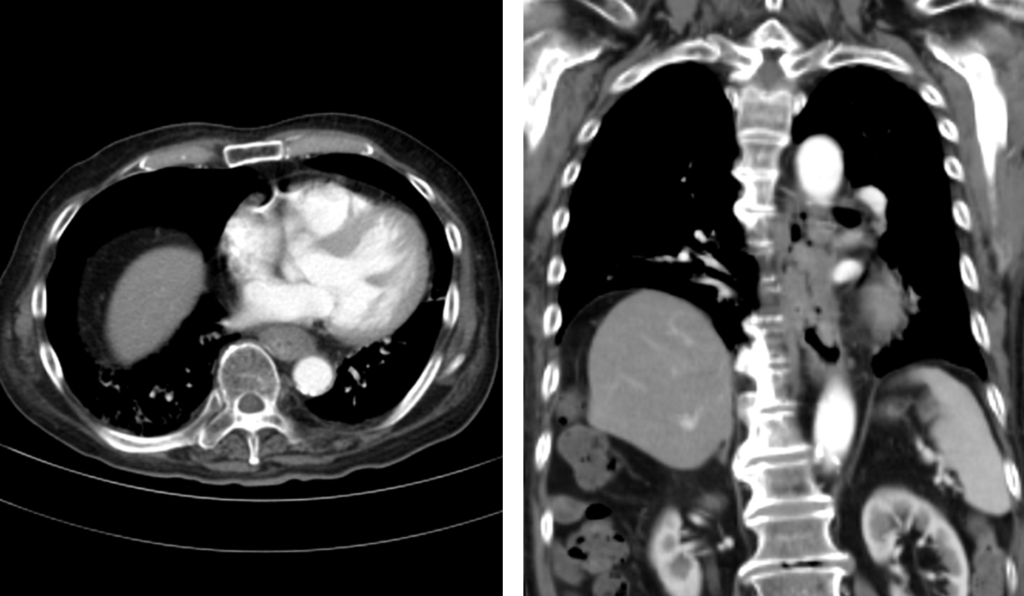
70代男性の例や。
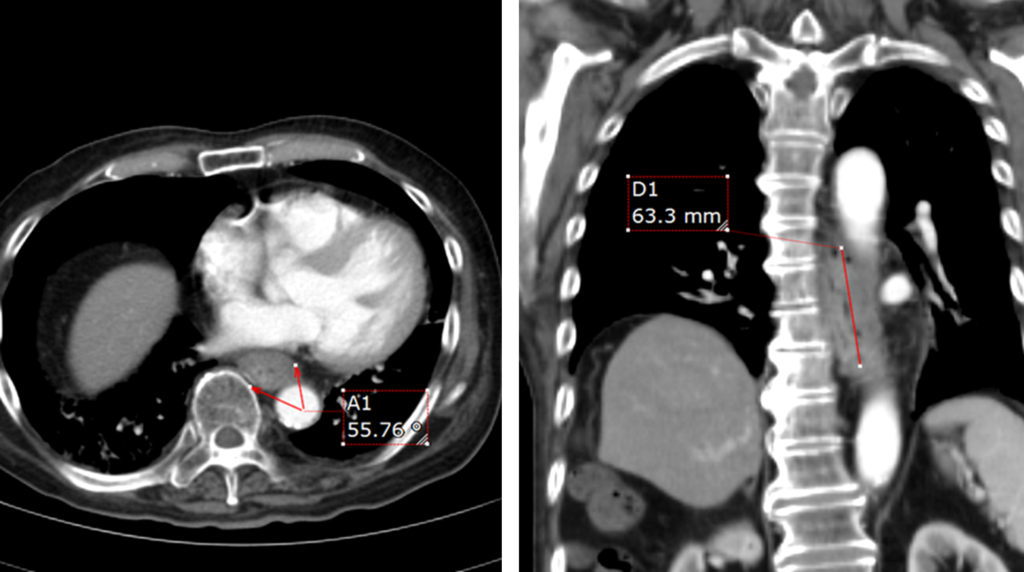
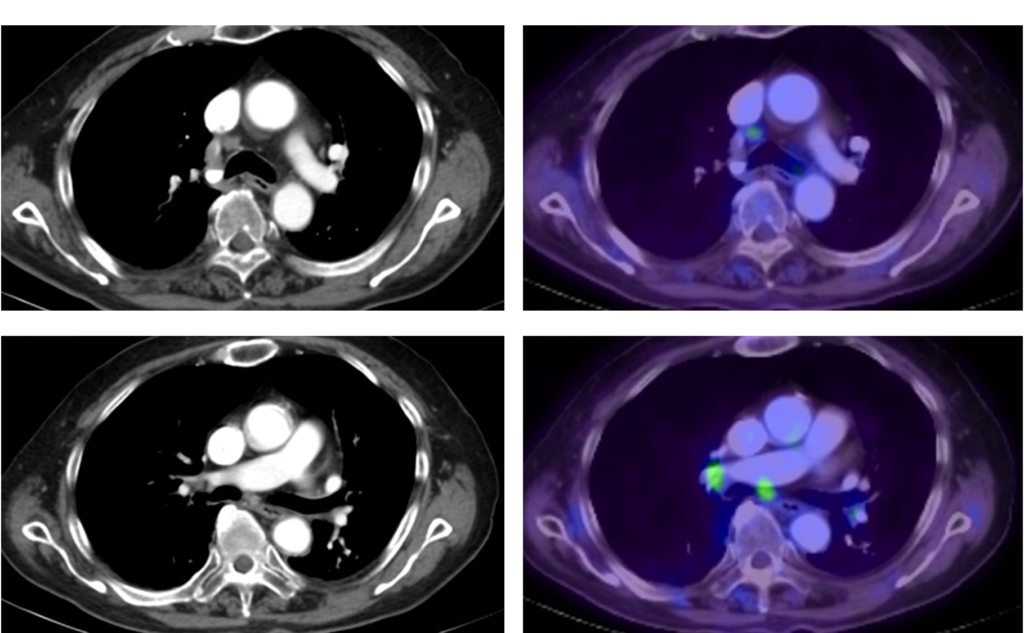
大動脈との接する角度は90度以下なんやけど、長軸方向は3cm以上接しとる。大動脈への浸潤が否定出来ない症例やな。FDG-PETも撮影してて、♯106rec、♯107にリンパ節転移を疑われてるで。
鑑別診断のポイント
食道粘膜下腫瘍(submucosal tumor:SMT)や他
鑑別診断としては食道粘膜下腫瘍(submucosal tumor:SMT)があるな。
良性やと平滑筋腫や脂肪腫、血管腫、神経鞘腫などや。悪性ではGISTやメラノーマ、悪性リンパ腫、肉腫なんかがあるで。
ただこの辺りの診断は内視鏡で肉眼的観察や生検して行うねん。この中で1番頻度が多いのは平滑筋腫やで。
CTやMRIは食道癌が確定してからのT4診断がメインになる事が多のは上で話した通りや。稀やけど他に原発があって、食道転移なんて例もあるで。
他の消化器系の悪性腫瘍
まとめ
今日は食道癌についてレクチャーしたで。ポイントは3つや。
早期の自覚症状は無く、早い段階でリンパ節転移を来す(T2症例でもリンパ節転移を認めるケースも多い)
局所診断は内視鏡で、CTやMRIはT3 or T4診断がメイン
FDG-PETではリンパ節転移の特異度が高い
こんな感じや。食道癌で亡くなる有名人も多いねん。実際はそれだけ発見しずらい病気って事なんやろな。
早期やと自覚症状があらへんし転移のしやすさも相まって、胃癌や大腸癌なんかの他の消化器癌と比較しても5年生存率が低いねん。
胃の症状の精査して、実は食道癌でしたって例も少なくないんやで。
毎年の検診が重要ですね。
そういうこっちゃ。
さて、ワシも明日検診やねん。そろそろ食事のリミット時間が来てまうからダッシュで食わな。
ほな、精進しいやー!