なんで人体には2つある臓器と1つしかない臓器があんねんやろ?
そんなの決まってるじゃないですか。神様がそう作ったからですよ。
自分に聞いたワシがアホやったわ。マジでアホやったわ。痛恨の極みや。
もくじ
腎細胞癌(renal cell carcinoma)とは
腎細胞癌の概要
今日は腎癌についてレクチャーしてくで。
腎臓は体に2つある臓器の中の1つや。せやから何らかの原因で片方を取ってしもうても、もう片方が正常な限り特に問題は出てこーへんで。
ほんで本題の腎癌には、腎細胞癌と腎盂癌の2つがあんねん。
これらはなんで分けられてるかというと、癌の性質や治療法が異なるからなんや。腎盂癌は尿管癌や膀胱癌と同じ性質を持ってるからそっちの方で話すとして、今回は腎細胞癌がメインで話していくで。
まず簡単な概要は以下の通りや。基本的に手術が第1選択になるから、画像診断でステージを決定するのは重要やで。
- 癌全体の1%程度 60代以降で増加し、男女比は2:1で男性に多い
- 危険因子として喫煙、肥満、フェナセチンの過剰使用、アスベスト、カドミウムなどがある(特に喫煙は発生率が2倍になる)
- 透析患者の後天性嚢胞性腎疾患では、高確率で腎細胞癌が発生する
- 他には家族性症候群(von Hippel-Lindau病)でも好発する
- 放射線感受性は高くなく治療の第1選択は手術による切除術
- 腎細胞癌のほとんどが淡明細胞癌で次に乳頭状腎細胞癌、嫌色素性腎細胞癌の順
ちなみに、病理分類は下記のようにされてるで。結構種類があんねんな。
多い順としては、淡明細胞癌(70~80%)、乳頭状腎癌(15%)、嫌色素性腎癌(5%)となってるで。
| WHO2016病理組織分類 |
|---|
| ・clear cell RCC(淡明細胞型腎細胞癌) ・multilocular cystic neoplasm of low malignant potential(多房嚢胞性腎細胞癌) ・papillary RCC(乳頭状腎細胞癌) ・chromophobe RCC(嫌色素性腎細胞癌) ・carcinoma of the collecting ducts of Bellini(集合管癌、Bellini管癌) ・MiT family translocation RCC(Xp11.2転座型腎細胞癌) ・mucinous tubular and spindle cell carcinoma(粘液管状紡錘細胞癌) ・tubulocystic RCC ・ACD-associated RCC ・clear cell papillary RCC ・HLRCC syndrome-associated RCC ・SDH deficient RCC renal medullary carcinoma ・RCC, unclassified(腎細胞癌 分類不能型) ・papillary adenoma(乳頭状腺腫) ・oncocytoma(オンコサイトーマ) |
腎臓の解剖と役割
腎臓の解剖
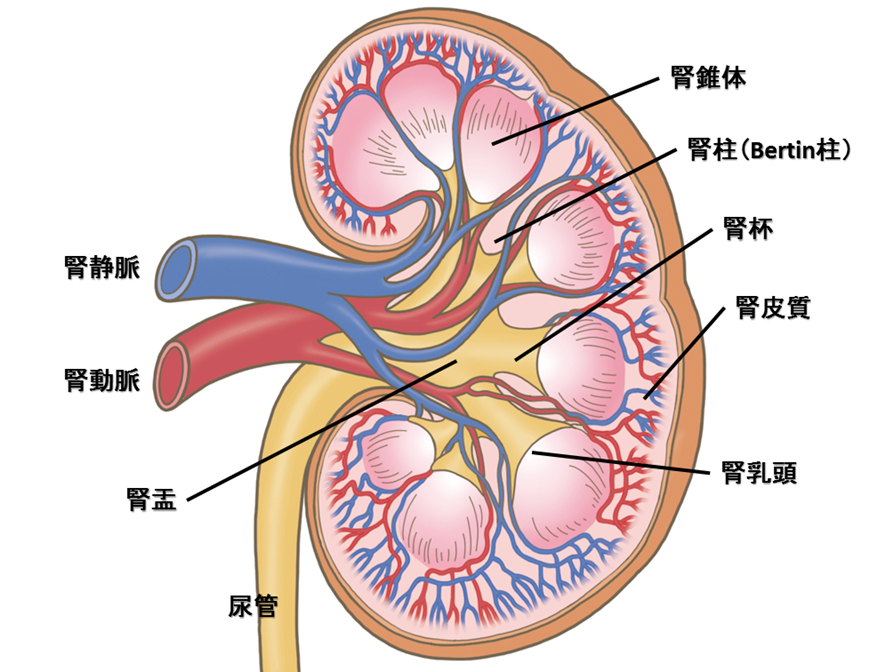
続いて腎臓の解剖と役割について話していくで。腎臓は左右に1対ある臓器で片腎の重さは約300グラムや。人体の中で最も血流量が多い臓器で1,200ml/minほどの量が灌流してくんねん。
もう少し詳しく話すと、腎実質は皮質と髄質に分けられてて、皮質は髄質に比べて動脈相での血流量が多いという特徴があんねん。ちなみに皮質は、髄質よりも外側にある部位の事を指すで。
髄質は腎錐体が集まった部位の事で、この腎錐体の先に腎乳頭があって、ここにBellini管が開口して腎杯、腎盂、尿管に通じてんねん。
ちなみに腎錐体は腎柱(Bertin柱)で分離されてるで。
下の図でイメージしておいてや。
腎臓の役割
腎臓の役割やけど、大きく分けて3つほどあんねん。
- 体内の老廃物を濾過して尿として体外に排出する事
- 生体恒常性の維持に必要なホルモン産生
- 体内の水分量や電解質のバランス維持
各々は次のような感じで動いてるで。
| 役割 | 内容 |
|---|---|
| 不溶物の濾過 | 血液が糸球体を通過する時に老廃物が濾過され、綺麗になった血液が再び体内に循環する 濾過されたものは原尿となり再吸収を経て最終的に尿となって体外に排出される |
| ホルモン産生 | レニン(血圧調整)、エリスロポエチン(赤血球産生)、活性型ビタミンD(カルシウム吸収促進)を産生している |
| 水分量や電解質のバランス維持 | 糸球体で濾過された原尿から尿細管で電解質の再吸収、集合管で水分の再吸収を行う |
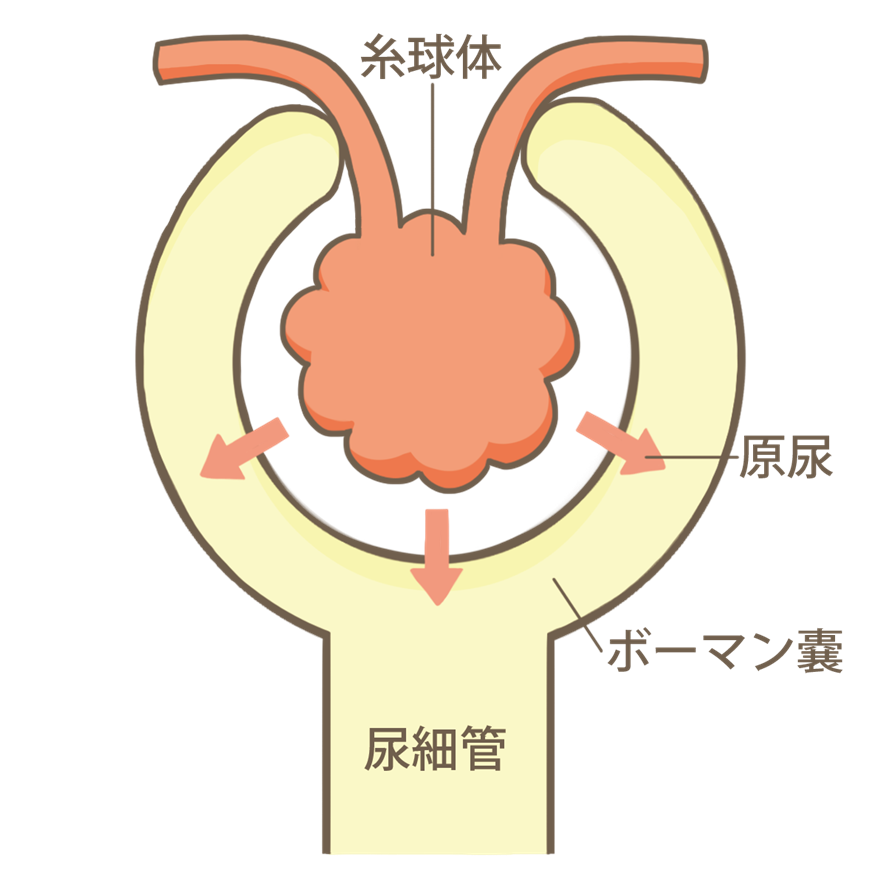
これらを行う為に約1,000ml/minの血液を受け入れてんねん。ちなみに糸球体で濾過された原尿は150リットル/日にもなるで。この150リットルから最終的に尿となるのは1.5リットル程度や。大部分が再吸収されてるって事やな。
腎細胞癌の原因と治癒率
腎細胞癌の原因
腎細胞癌の原因というか危険因子には、喫煙と肥満、長期透析なんかがあると言われてるで。
喫煙者は非喫煙者と比較すると1.4~2倍ほどリスクが高くなるというデータが出てるしな。喫煙は肺癌や喉頭癌、膀胱癌なんかの危険因子でもあるし、健康の事を考えたら禁煙一択や。
他には腎細胞癌と関連する疾患として遺伝子変異が原因のvon-Hippel-Lindau:VHLがあるで。
von-Hippel-Lindau:VHL
- 常染色体優性遺伝性疾患で稀な病気
- 発症する主な腫瘍は脳脊髄の血管腫、網膜の血管腫、腎細胞癌、副腎褐 色細胞腫、膵臓腫瘍など
- どの腫瘍も多発し再発して一生期間発症する
- 脳脊髄の血管腫、網膜の血管腫、副腎褐色細胞腫は良性だが、腎癌と膵腫瘍は悪性
腎細胞癌の治癒率
あとは5年生存率やけど、国立がん研究センターの2014年のデータやと以下のようになってるで。Ⅲ期までは中々の数値やけど、Ⅳ期になるとガクっと下がるな。遠隔転移する前に見つけられるかどうかがカギなのかもしれんな。
- 腎細胞癌の5年生存率 ⇒ Ⅰ期:96.8% Ⅱ期:89.7% Ⅲ期:77.6% Ⅳ期:19.4%
※国立がん研究センター 院内がん登録生存率集計結果閲覧システムより
腎細胞癌のTNM分類
次に腎細胞癌のTNM分類とステージ分類や。これは腎癌取扱規約第5版を参考に作成しているで。T4になると遠隔転移の有無に限らずステージもⅣになるんやな。
ちなみにTNM分類の他にRobson分類ってのもあるで。でも一般的にはTNM分類が使われてるな。
| T分類 | T1 | T2 | T3 | T4 |
| T1a:腫瘍が4cm以下で腎臓に留まっている T1b:腫瘍が4cm以上、7cm以下で腎臓内に留まっている | T2a:腫瘍が7cm以上、10cm以下で腎臓内に留まっている T2b:腫瘍が10cm以上だが腎臓内に留まっている | T3a:腫瘍が腎静脈やその区域静脈に広がっている、または腎盂腎杯に及んでいる、または腎周囲や腎盂周囲の脂肪組織に及ぶがゲロタ筋膜を超えていない T3b:腫瘍が横隔膜よりしたの下大静脈内に広がっている T3c:腫瘍が横隔膜より上の下大静脈内に広がっている、または大静脈壁に及んでいる | 腫瘍がゲロタ筋膜を超えている(同側の副腎まで広がっている場合も含む) | |
| N分類 | N0 | N1 | ||
| 領域リンパ節への転移なし | 領域リンパ節への転移あり | |||
| M分類 | M0 | M1 | ||
| 遠隔転移なし | 遠隔転移あり | |||
| 腎細胞癌 | N0 | N1 | M1 |
|---|---|---|---|
| T1 | Ⅰ | Ⅲ | Ⅳ |
| T2 | Ⅱ | Ⅲ | Ⅳ |
| T3 | Ⅲ | Ⅲ | Ⅳ |
| T4 | Ⅳ | Ⅳ | Ⅳ |
あとは予後予測分類ってのもあるで。これは転移のある腎細胞癌の予後予測指標なんやけど、画像診断とは直接的には関係あらへんから参考程度でええと思う。
こんなんがあるんやなくらいでええと思うで。
| 転移がある腎細胞癌の予後予測分類 | 関連因子 | 予測分類 |
|---|---|---|
| MSKCC分類 | ①初診時から治療開始まで1年未満 ②Karnofskyの一般全身状態スコアが80%未満 ③貧血 ④補正カルシウム値の上昇 ⑤LDH値の正常上限を1.5倍を超える | 左記項目中で当てはまるのが0なら低リスク、1~2個なら中リスク、3個以上なら高リスク |
| IMDC分類 | 上記①~④に加え、 ⑤好中球数の増加 ⑥血小板数の増加 |
腎細胞癌の概要がある程度分かった所で、画像所見に移っていくで。
画像所見
腎細胞癌の画像所見
画像所見について話していく前に、腎臓の血流について話しとこか。腎臓は体内の血液が集まってくる関係もあって、造影効果のパターンを知っておく必要があんねんん。
具体的にはCT造影剤注入から30~60秒後に皮髄相(corticomedullary phase)、90~130秒後に腎実質相(nephrographic phase)、3~5分後に排泄相(excretory phase)が得られるで。
知らんかった人は、これを機に覚えとき。
MRIの注意点としては、腎臓は周囲を脂肪で覆われてるために腎と周囲脂肪との間にchemical shiftが出んねん。これを被膜と間違えんようにする事が大切や。
その他の腎細胞癌の読影で注意する代表的な点を、以下にまとめておいたで。特に造影パターンは鑑別の参考になる事があるで。
| 脂肪成分の有無 | ・脂肪成分を確認出来れば腎血管筋脂肪腫(angiomyolipoma:AML)の可能性が高いが、 淡明細胞癌では細胞内脂肪があるためopposed phaseで信号が低下し鑑別が難しい事がある |
| 石灰化の有無 | ・腎細胞癌は30%の頻度で石灰化(特に壊死部)を伴うと言われているが、3cm以下の腎細胞癌では3%程度にまで低下する |
| 造影効果 | ・RCCやAMLは多血性であり、淡明細胞癌はWash out型のパターンを示す ・乳頭状腎細胞癌や嫌色素細胞癌の造影効果は低く、特に乳頭状腎細胞癌は徐々に造影されるパターンである ・紡錘細胞癌、集合管癌は壊死傾向が強く造影効果が低い ・悪性リンパ腫も造影効果は高くない 【造影パターン】 淡明細胞癌 皮髄相:高 排泄相:低(Wash out) 乳頭状細胞癌 皮髄相:中(低) 排泄相:低(Wash out) 嫌色素性腎細胞癌 皮髄相:底 排泄相:低(やや漸増) |
| 被膜有無 | ・膨張性に発育する腫瘍では偽被膜を有する事が多く、紡錘細胞癌以外で認められる |
| MRIの信号強度 | ・淡明細胞癌がT2強調で高信号の事が多い ・T2強調での低信号は乳頭状腎細胞癌があり、Dynamicスタディと組み合わせる事で以下のように鑑別の参考になる 1:T2強調低信号+弱い造影効果で乳頭状腎細胞癌 2:T2強調低信号+強い造影効果で、fat poor AML(脂肪が少ないAML)、嫌色素性腎細胞癌、オンコサイトーマ、悪性リンパ腫など |
実際の症例
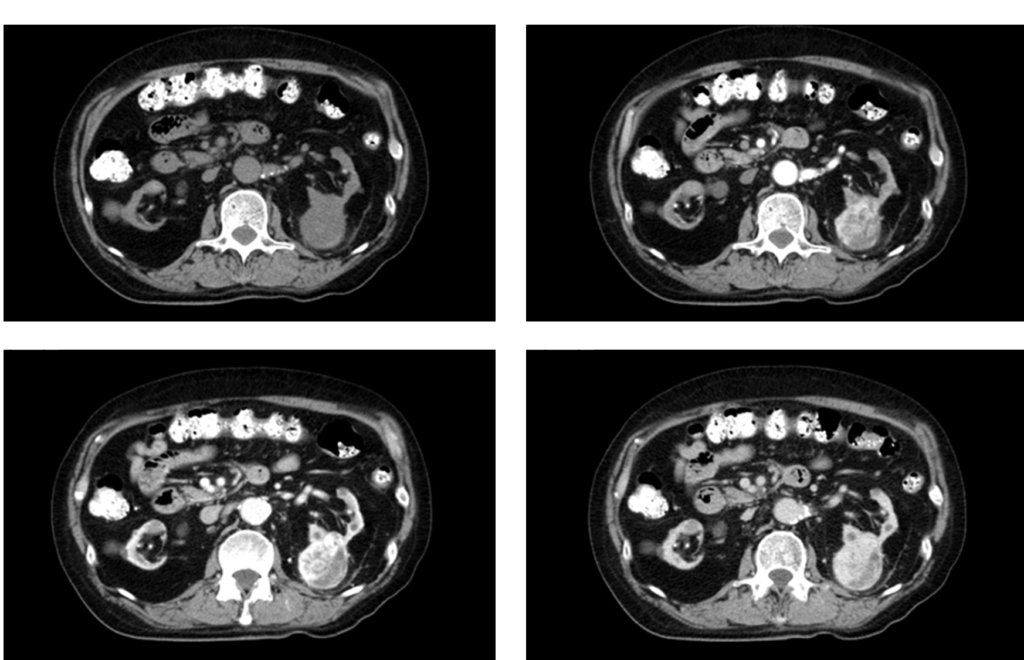
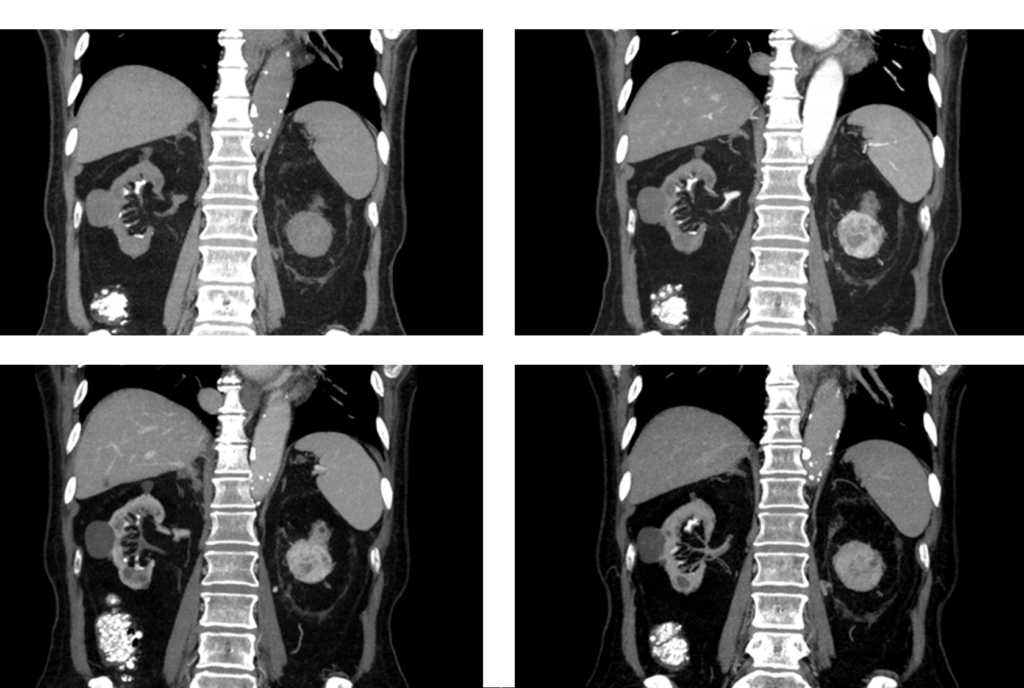
70代男性で慢性腎不全で透析中の例や。
胆石精査のCTで偶然に腎腫瘤を発見されて、精査でRCCと診断された例や。両腎は萎縮してるんやけど、左腎に4cm大の腫瘤を認める事が出来ると思うで。
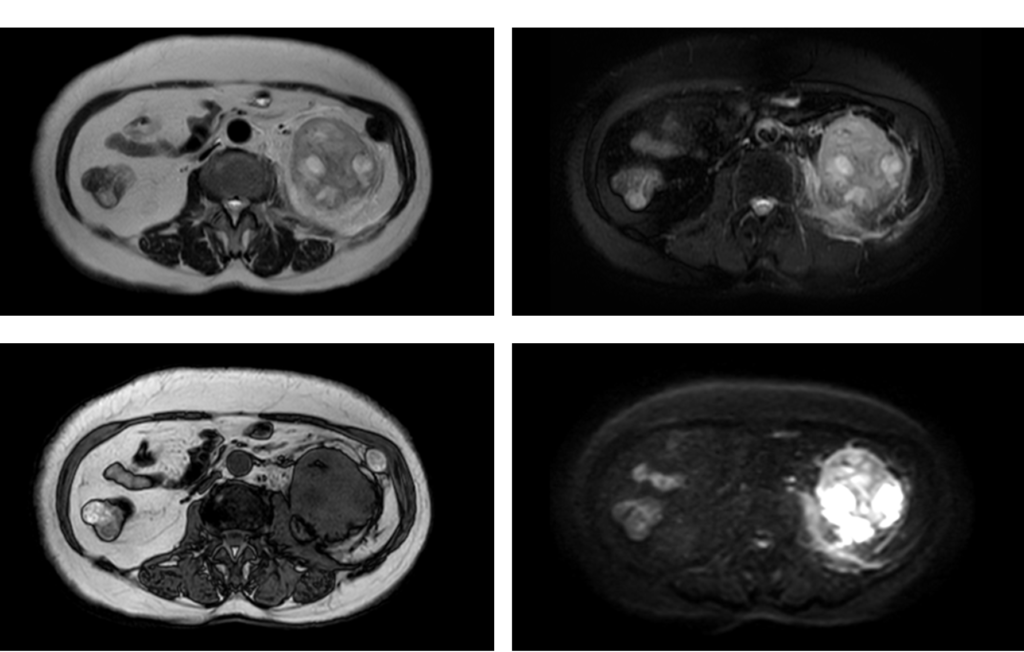
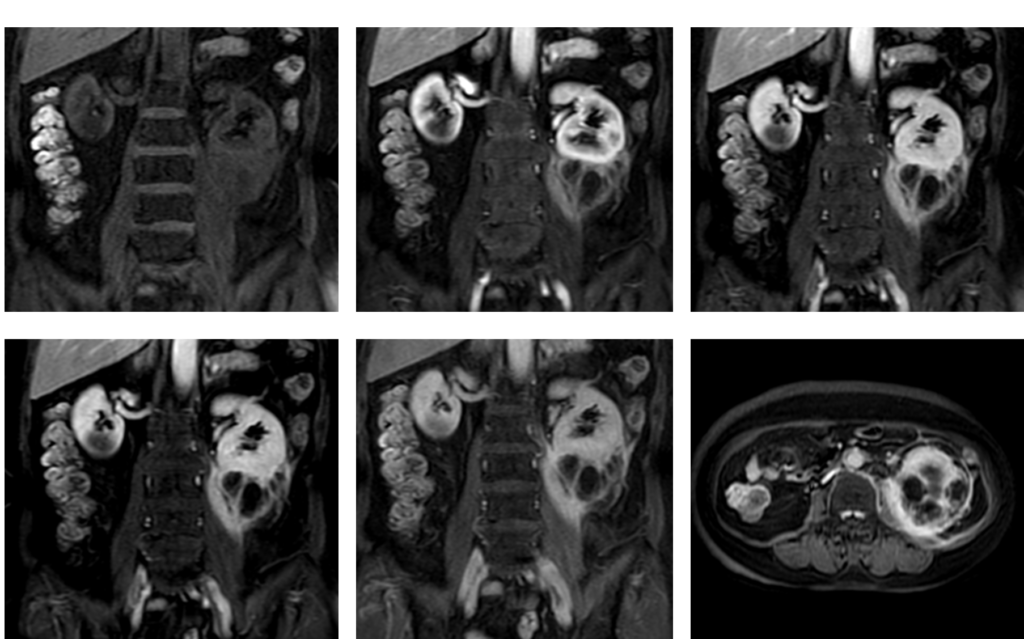
70代女性で発熱と血尿精査でのMRIで発見された例や。
左腎に8*4cm大の多房性嚢胞を伴う腫瘤を認める事が出来ると思うで。造影後期像でGerota筋膜や左大腰筋への濃染を認め、浸潤が疑われてるで。
鑑別診断のポイント
淡明細胞癌、乳頭状腎細胞癌、嫌色素性腎細胞癌
RCCの中で頻度が高い淡明細胞癌と乳頭状腎細胞癌、嫌色素性腎細胞癌の鑑別疾患について、まとめてみたから以下の表を見てくれや。
このようにRCCと一言で言っても様々なパターンんが存在するんやで。
| 鑑別ポイント | |
|---|---|
| 淡明細胞癌 | 淡明細胞癌は60%程度で脂肪を有するためにAMLとの鑑別が問題になる事が多い またオンコサイトーマとの鑑別も難しく、嚢胞性変化があった場合はcomplicated cystとの鑑別も問題となる |
| 乳頭状細胞癌 | T2強調で低信号を示す為に、Dynamicを組み合わせる事で集合管癌、平滑筋腫、fat por AML、オンコサイトーマなどとの鑑別の助けになる |
| 嫌色素性腎細胞癌 | 基本的に乏血性だが、一部で多血性を持つものもある その時はオンコサイトーマとの鑑別が問題になる |
上記以外にも、嚢胞性腎腫瘍ではsimple cystやcomplicated cystなんかが鑑別にあがるし、浸潤性発育を認める病変やと、浸潤性腫瘍(infiltrating neoplasms)、炎症性腫瘍(inflammatory leasion)、腎梗塞(infarction)の3つ、通称3Lが有名だったりするで。
ちなみにcomplicated cystは嚢胞の内容物が出血や高蛋白のためにCTで高吸収を示したり、壁肥厚、隔壁、石灰化などを伴う嚢胞の事や。
Bosniak分類
腎嚢胞については、Bosniak分類が良く使われてるで。これも結構有名やから覚えとき。
| 【Bosniak分類】 | |
|---|---|
| カテゴリーⅠ | 単房性,薄い囊胞壁,隔壁・石灰化・造影効果のない水濃度 |
| カテゴリーⅡ | 少数の薄い隔壁,小さな石灰化を有する,3cm以下の高濃度囊胞 |
| カテゴリーⅡF | 多数の薄い隔壁,少しの造影効果,3cm以上の高濃度性囊胞 |
| カテゴリーⅢ | 隔壁が不整,明瞭な造影効果を有する |
| カテゴリーⅣ | 壁や隔壁に明らかな悪性所見を有する腫瘤を認める |
他の泌尿器関係の悪性腫瘍については下記を見ておいてくれや。
まとめ
今日は腎細胞癌についてレクチャーしたで。ポイントは3つや。
喫煙、肥満、長期透析などが危険因子で、自覚症状はなく偶然発見される事が多い
RCCの中でも組織型で、造影効果や信号強度などで鑑別の指標になる事がある(Wash out型は悪性の可能性があり)
脂肪を確認できればAMLとの鑑別に有効
こんな感じやな。基本的に腎臓に腫瘤を認めたら、まず嚢胞性か充実性かの判断をするんや。嚢胞性ならBosniak分類を参考にして、充実性なら脂肪の有無や造影効果、T2強調像の信号強度なんかを参考にして分類していくねん。
- 膨張性発育
- 脂肪組織あり ⇒ AMLを疑う
- 脂肪組織無し+均一 ⇒ 平滑筋腫やリンパ腫、fat poor AMLなど
- 脂肪組織無し+不均一 ⇒ RCC(淡明細胞癌)
- 浸潤性発育
- 不均一濃染 ⇒ 紡錘細胞型腎細胞癌、集合管癌、淡明細胞癌 均一⇒リンパ腫
さて、今日はこんな感じにしよかな。なんで腎臓は2つあるのかを調べなアカンし。
ほな、精進しいやー!