乳癌って最近多くなってきた印象がありません?
実際増えてるで。
せや、今日は乳癌についてレクチャーしていこか。
もくじ
乳癌(breast cancer)とは
乳癌の概要
まずは乳癌とはどんな病気から話してくで。
乳癌時は、字の通り乳房に癌が出来る病気で、女性の癌の中では最も多い癌の1つなんや。2018年の全国がん登録データやと、年間で9万人が乳癌に新規で診断されてるとの事や。
食生活の欧米化や晩婚なんかが関係しとると言われとる。あとは遺伝的なもの(Hereditary Breast and Ovarian Cancer syndrome:HBOC)もあるな。HBOCについては、後で話すで。
年齢別で見ると40代から急激に罹患率が上昇して60代をピークに段々と下がっていくねん。40代と若い年齢層でも発症するのが特徴やな。
概要については下記の通りや。
- 近年増加傾向にある癌で、40代から増加し60代でピークになる
- 女性の癌で罹患率が最も多く、死亡率も徐々に上昇している
- 原因となるものは今現在明らかではないが、リスク要因は過剰なエストロゲン、加齢、遺伝的(HBOC)、肥満、喫煙などがある
- HBOCは50%の確率で子供にも遺伝する事が分かっており、家族歴もヒアリングする事で判明することもある
- 主な症状はしこりの触知だが、初期の段階では触診では分からない事が多い
- 他に乳頭からの異常分泌や左右非対称のくぼみなど
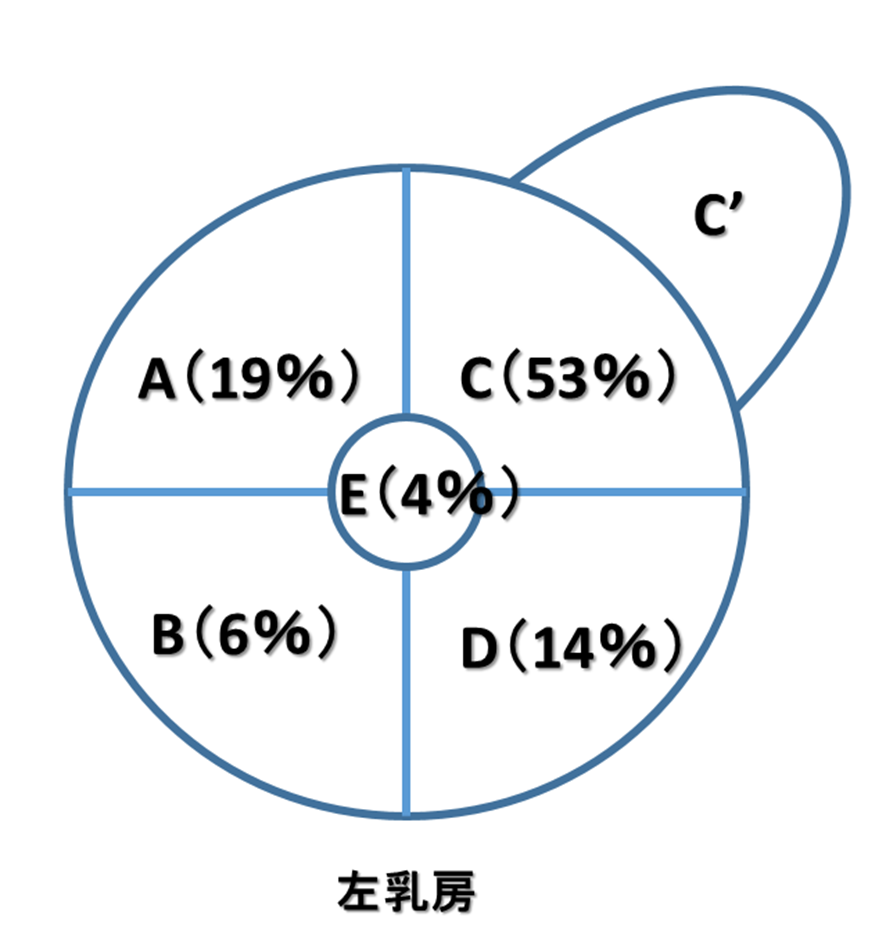
- 乳癌が出来る位置はA領域が19%、B領域が6%、C領域が53%、D領域が14%、乳頭が4%となっている
- 病理組織やサブタイプによって治療法が変わる
乳癌の病理学的分類
乳癌は病理組織学的に大きく3つに分類されんねん。非浸潤癌、浸潤癌、Paget病の3つや。
さらにその中でもいくつかに分類されてて、DCIS(非浸潤性乳管癌/Ductal carcinoma in situ)やIDC(浸潤性乳管癌/Invasive ductal carcinoma)、アポクリン癌なんかがあるで。詳細は下記を参考にしてくれや。

乳癌のサブタイプ
乳癌は次のような情報を元に治療方針を決定してんねん。
- 腫瘍径
- 転移の有無
- 組織型
- 病理学的悪性度
- エストロゲン受容体(ER)
- プロゲステロン受容体(PgR)
- HER2タンパク など
これに加えて乳癌にはサブタイプというのもあって、これは乳癌の遺伝子発現プロファイリングに該当するで。簡単にいうと乳癌の性質ってとこになるかな。「ホルモン受容体(ER/PgR)」、「HER2タンパク」、「Ki67」の3つの要素から5タイプに分類するんや。
サブタイプは乳癌治療においてかなり重要で、薬物療法の時にサブタイプ別で使用薬剤が違ってくんねん。
分類の詳細は以下の通りや。Luminalタイプが乳癌の8割程度を占めるんやで。
| サブタイプ | 内容 |
|---|---|
| Luminal A | ホルモン受容体が関係しているタイプ HER2(human epidermal recepter 2)という増殖に関係するタンパク質が陰性なので、成長スピードが比較的遅いという特徴がある ホルモン療法が推奨される |
| Luminal B HER2陰性 | Luminal Aに加えKi67という増殖能が高いタイプが該当 ホルモン剤と抗がん剤を使用する Luminal Aと比較して再発リスクが高い |
| Luminal B HER2陽性 | ホルモン受容体とHER2が陽性のため、ホルモン療法と抗がん剤、分子標的療法で治療する |
| HER2型 | ホルモン受容体が無いためホルモン療法は使用しない 抗がん剤と分子標的薬で治療する |
| トリプルネガティブ | ホルモン受容体とHER2がが陰性のため、ホルモン療法、分子標的療法は効果が期待できないタイプ 抗がん剤を使用して治療する |
| サブタイプ | ホルモン受容体(ER) | ホルモン受容体(PgR) | HER2 | Ki67(増殖能) |
|---|---|---|---|---|
| Luminal A | 陽性 | 陽性 | 陰性 | 低 |
| Luminal B HER2陰性 | 陽性 | 陽性・陰性 | 陰性 | 高 |
| Luminal B HER2陽性 | 陽性 | 陽性・陰性 | 陽性 | |
| HER2型 | 陰性 | 陰性 | 陽性 | |
| トリプルネガティブ | 陰性 | 陰性 | 陰性 |
病理学的悪性度分類
次に病理学的悪性度分類についてや。
これは癌細胞の悪性度の指標を反映する項目で、転移のしやすさの有無や再発に関係があんねん。内容としては組織学的グレード分類や核グレード分類なんかがあるで。
ちなみに、組織学的グレード分類はNottingham分類、核グレード分類は乳癌取扱規約が使われる事が多いな。
| Nottingham組織学的グレード分類 |
|---|
| GradeⅠ:腺管形成スコア、核異型スコア、核分裂像スコアの合計が3~5点 |
| GradeⅡ:腺管形成スコア、核異型スコア、核分裂像スコアの合計が6~7点 |
| GradeⅢ:腺管形成スコア、核異型スコア、核分裂像スコアの合計が8~9点 |
| 【腺管形成スコア】 明らかな腺管形成が腫瘍の75%超(1点)、腺管形成が腫瘍の10~75%(2点)、腺管形成が腫瘍の10%未満(3点) 【核異型スコア】 癌細胞の大きさや形態が均一(1点)、均一と不均一の中間(2点)、大きさ / 形態が不均一(3点) 【核分裂スコア】 核分裂の大小により1~3点をつける |
| 核グレード分類 |
|---|
| Grade1:核異型スコアと核分裂像スコアの合計が2~3点 |
| Grade2:核異型スコアと核分裂像スコアの合計が4点 |
| Grade3:核異型スコアと核分裂像スコアの合計が5~6点 |
| 【核異型スコア】 癌細胞の大きさや形態が均一(1点)、均一と不均一の中間(2点)、大きさ / 形態が不均一(3点) 【核分裂スコア】 核分裂の大小により1~3点をつける |
乳房の解剖と役割
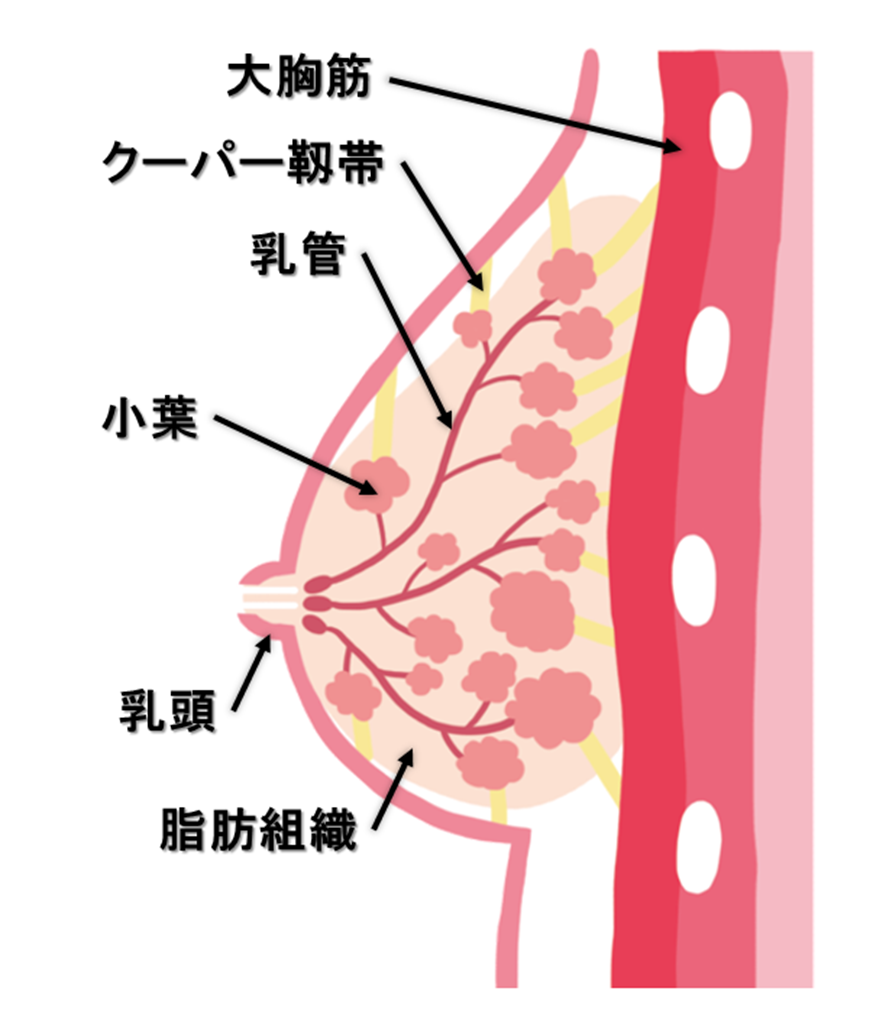
乳房の解剖について話していくで。乳房は乳腺、脂肪、皮膚から構成されてるで。
乳腺はさらに実質と間質に分けられて、構成内容は次の通りや。
- 実質:小葉(母乳を作る組織)や乳管(母乳を運ぶ組織で、乳管上皮細胞と筋上皮細胞から出来ている)から構成
- 間質:線維組織やリンパ管、血管から構成
クーパー靱帯は皮膚から乳腺組織に繋がる靱帯で、これがあるために乳房の形状を保つことが出来んねん。
役割としては母乳の生成と乳汁分泌がメインやな。つまり新生児や乳児への栄養や免疫機能を提供する事や。
乳汁分泌する事で、プロラクチンが乳汁生成の指令を出して、小葉内で作られんねん。ほんでオキシトシンが乳汁を分泌するように指令を出して乳児に与えられるって訳や。ちなみに乳汁は血液から作られてんねんで。
乳癌の原因と治癒率
原因
乳癌の特定原因はまだ判明してへん。
せやけど危険因子はいくつかあるで。早い初潮、遅い閉経、高齢出産(30歳以上)、未産、肥満、喫煙、アルコール摂取、家族性(遺伝性)なんかや。
エストロゲン曝露の多さが関係していると考えられてる事から、上記の要因はエストロゲンの増加を助長するものが多いで。
例えば閉経後の肥満は組織内のエストロゲン濃度が上昇する事が分かってるし、月経の際には多くのエストロゲンが分泌される事から、出産や授乳の有無も関係してると言われてんねん。
HBOCとは
ここでHBOCについても話しておこか。
「遺伝性乳癌卵巣癌症候群、Hereditary Breast and Ovarian Cancer syndrome」、この頭文字を取ってHBOCと言ってるんやけど、このHBOCもリスク因子として大きいんや。
HBOCは生まれつき特定の遺伝子(BRCA1、BRCA2)に変異があって、これがある事で将来的に乳癌や卵巣癌に罹患する確率が高くなる事が分かってんねん。
乳癌を発症するリスクは、一般の人が約10%に対してBRCA1に変異がある場合は72%、BRCA2に変異がある場合は69%とも言われてるで。
これは男性にも該当して、特に男性乳癌の場合はHBOCの可能性を強く疑うべきとも言われてんねん。
HBOCの特徴としては以下のようなものがあるで。
- 乳癌と卵巣癌、両方発症しやすい
- 両側乳癌も多い
- BRCA1が原因の場合はトリプルネガティブが多い
- 男性乳癌との関連も深い
乳癌や卵巣癌の他には、膵癌や前立腺癌の発症率と関係があるとも言われてるで。
乳癌の治癒率
乳癌の5年生存率は、国立がん研究センターの2014年のデータやと下記の通りになってるで。早期で発見すれば、ほとんど完治が見込める癌ってのが特徴やな。逆に遠隔転移があると生存率はガクッと下がんねん。
つまりは、検診受診による早期発見が重要って事や。
- 5年生存率
- Ⅰ期:99.8%
- Ⅱ期:95.7%
- Ⅲ期:81.4%
- Ⅳ期:39.8%
乳癌のTNM分類
次に乳癌のTNM分類や。
分類方法にはUICC8版と乳癌取扱規約18版があんねんけど、今回はUICC8版の方を載せておくで。ある程度は同じなんやけど、若干違ってる箇所もあるから注意が必要や。
| T分類 | Tis | T1 | T2 | T3 | T4 |
| 上皮内癌 Tis(DCIS)非浸潤性乳癌癌 Tis(LCIS)非浸潤性小葉癌 Tis(パジェット) | 腫瘍最大径が2cm以下 T1mi:最大径が0.1cm以下の微小浸潤 T1a:最大径が0.1cmを超えて0.5cm以下 T1b:最大径が0.5cmを超えて1cm以下 T1c:最大径が1cmを超えて2cm以下 | 最大径が2cmを超えて5cm以下 | 最大径が5cmを超える | 腫瘍の大きさに関係なく胸壁かつ/または皮膚へ直接的な広がりを示す T4a:胸壁へと広がる腫瘍(胸壁浸潤のみは除く) T4b:潰瘍形成、同側乳房の衛星皮膚結節あるいは皮膚の浮腫(橙皮状皮膚を含む) T4c:T4aとT4bの両方 T4d:炎症性乳癌 | |
| N分類 | pN0 | pN1 | pN2 | pN3 | |
| 所属リンパ節への転移なし | 微小転移、あるいは1~3個の同側腋窩リンパ節転移 かつ/あるいは臨床的に検出されないが センチネルリンパ節生検により検出された内胸リンパ節転移 pN1mi:微小転移(最大径が0.2cm未満かつ/あるいは細胞数が200個以上だが2mm以下 pN1a:1~3個の腋窩リンパ節転移で最大径が2mmを超えるものを少なくとも1個は含む pN1b:臨床的に検出されない内胸リンパ節 pN1c:1~3個の腋窩リンパ節転移かつ臨床的に検出されない内胸リンパ節転移 | 4~9個の同側腋窩リンパ節転移あるいは腋窩リンパ節転移を伴わず臨床的に検出された同側内胸リンパ節転移 pN2a:4~9個の腋窩リンパ節転移で2mmを超えるものを少なくとも1個含む pN2b:腋窩リンパ節転移を伴わずに臨床的に検出された内胸リンパ節転移 | N3a:同側腋窩リンパ節転移が10以上、あるいは鎖骨下リンパ節転移がある N3b:転移陽性の腋窩リンパ節が存在し臨床的に検出された同側内胸リンパ節転移、あるいは臨床的に検出されないが、センチネルリンパ節生検により検出された顕微鏡的または肉眼的転移が見られる内胸リンパ節転移を伴う4個以上の腋窩リンパ節転移 N3c:同側鎖骨上リンパ節転移 | ||
| M分類 | M0 | M1 | |||
| 遠隔転移なし | 遠隔転移がある | ||||
次は画像所見について見ていくで。
画像所見
BI-RADS MRI2013
画像所見についてやけど、その前にまず覚えておかなアカンのがBI-RADSや。
Breast imaging reporting and data systemの頭文字で、米国放射線専門医会(ACR)が中心となって作成されたガイドラインで、乳腺の読影用語の標準化や、Category分類、報告書の記載方法の標準化を目的としたものなんや。
これに沿って読影所見をつける事で、誰が読影しても同じようなレポート形式になんねん。
詳しくは以下の通りや。確認してみてや。
| BI-RADS MRI 2013 Category | |
|---|---|
| Category 1:Negative(正常) | Essentially 0% likehood of malignancy(異常なし) |
| Category 2:Benign(良性) | Essentially 0% likehood of malignancy(異常なし) |
| Category 3:Probably Benign(おそらく良性) | ≦ 2% lilehood of malignancy |
| Category 4:Suspicious(悪性疑い) | 2%~95% likehood of malignancy |
| Category 4A:Low suspiction for malignancy(低度悪性疑い) | 0%~10% likehood of malignancy |
| Category 4B:Moderate suspiction for malignancy(中程度悪性疑い) | 10%~50% likehood of malignancy |
| Category 4C:High suspiction for malignancy(高度悪性疑い) | 50%~95% likehood of malignancy |
| Category 5:Highly Suggestive Tissue diagnosis of Malignancy(悪性を強く疑う) | 95%≦ likehood of malignancy |
| Category 6:Known Biospy Proven Malignancy(悪性と確定されている) |
| FGT(Amount of fibroglandular tissue) | |
|---|---|
| マンモグラフィの乳腺濃度に相当 非造影時点で乳腺組織の量を評価する | a:Almost entirely fat(脂肪) b:Scattered fibroglandular tissue(散在性) c:Heterogeneous fibroglandular tissue(不均一) d:Extreme fibroglandular tissue(線維組織) |
| BPE(Background parenchymal enhancement) | |
|---|---|
| 月経周期などで造影域が描出される事 BPEがある事を記載したうえで区別されるものを異常所見として診断する 評価は造影後90秒の画像で行う | 【level】 minimal / mild / moderate / marked 【Symmetric or asymmetric】 symmetric / asymmetric |
| Enhancemet lesion | |
|---|---|
| Focus(結節影) | BPEと区別される5mm以下の造影効果病変 線維腺腫、乳房内リンパ節などが多いが小さな浸潤癌が存在する事もある |
| Masses(腫瘤影) | Shape(形状) Oval、Round、Irregular Margin(辺縁) Circumscribed、not Circumscribed(irregular、spiculated) Internal enhancement characteristics(内部形状) Homogeneous、Heterogeneous、Rim enhancement、Dark internal septations Kinetic Curve(造影効果) Initial phase:Fast、Medium、Slow Delayed phase Persistent、Plateau、Wash out |
| NME(non-mass enhancemet)(非腫瘤形成性病変) | Distribution(分布) Focal、Linear、Segmental、Regional、Multiple regions、Diffuse Internal enhancement patterns Homogeneous、Heterogeneous、Clumped、Clustered |
Non-massでのKineticパターンは多様で特異性が低いため有用性が低い
| skin lesion、Non-enhancing findings、Implants and・・・ |
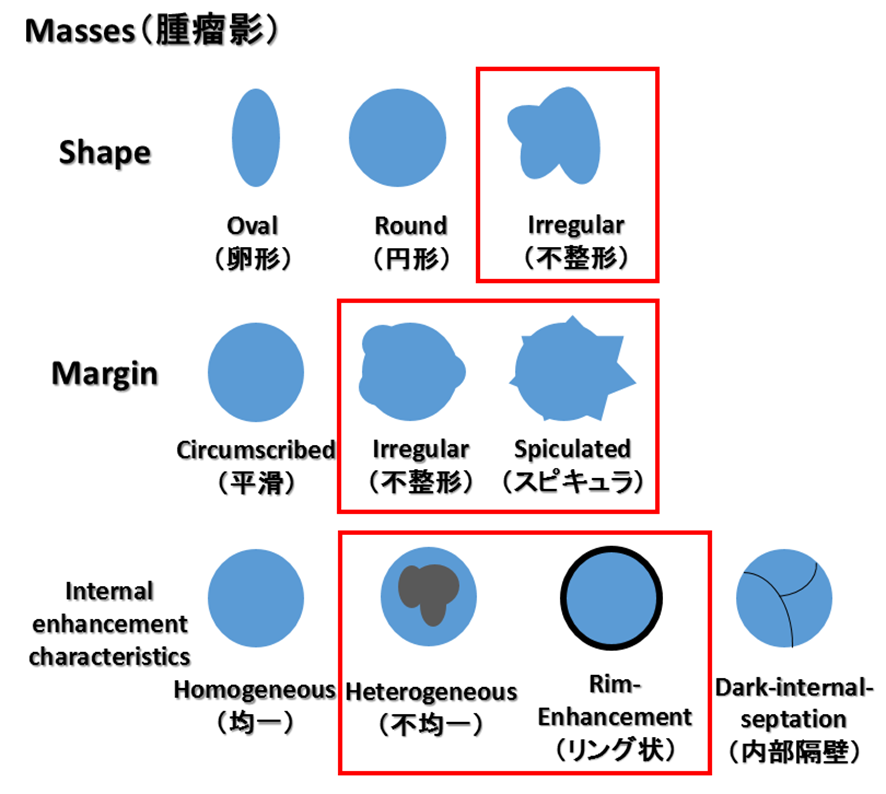
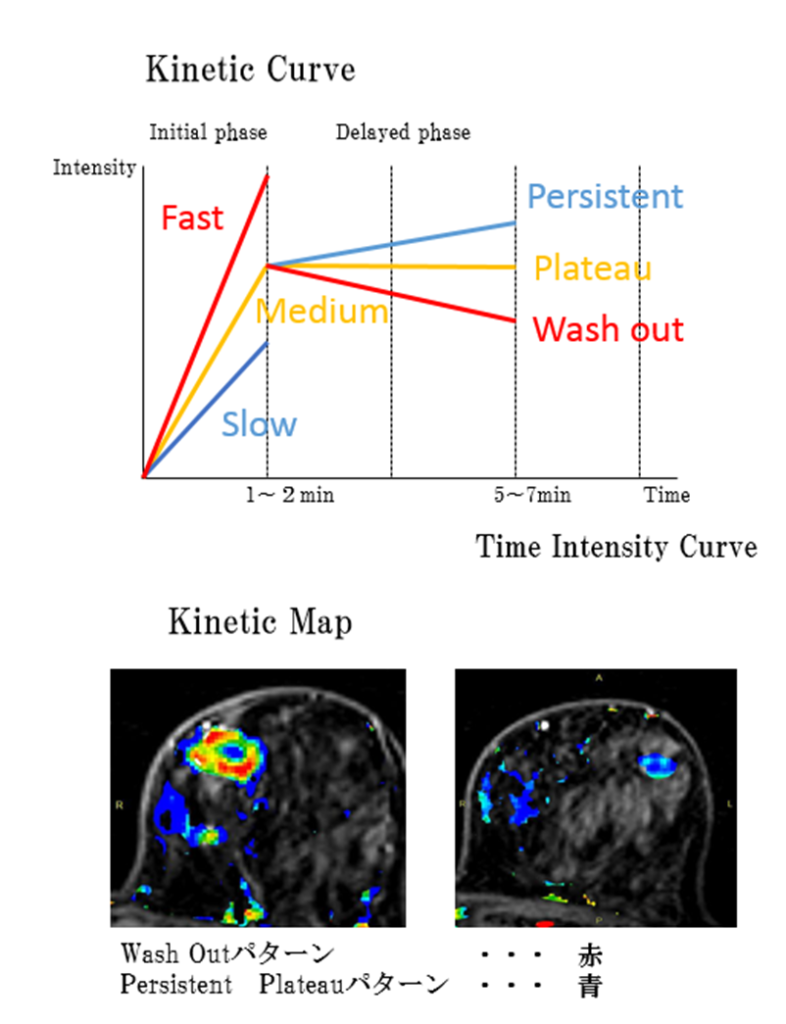
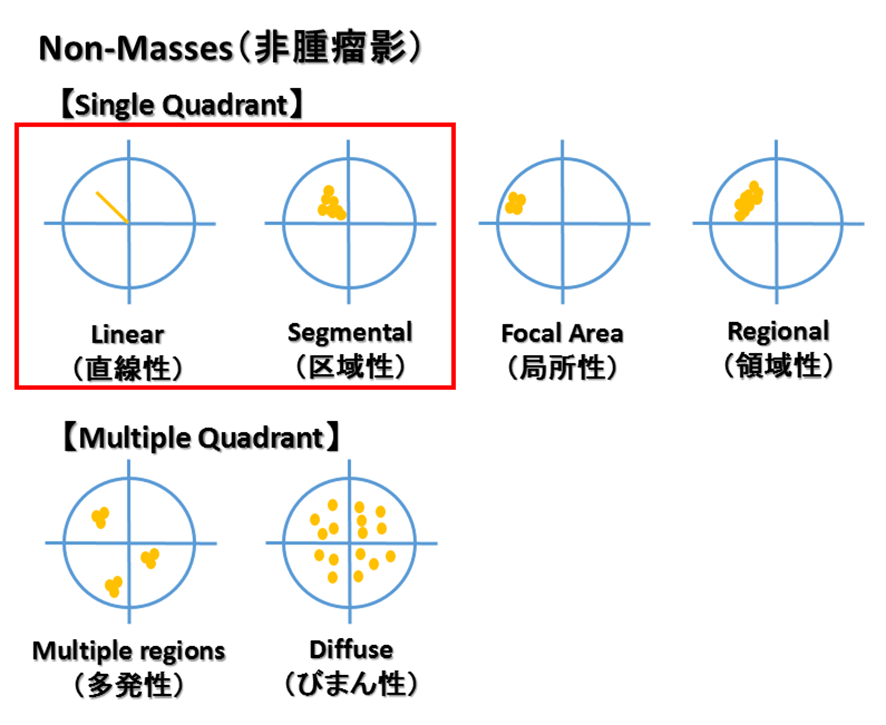
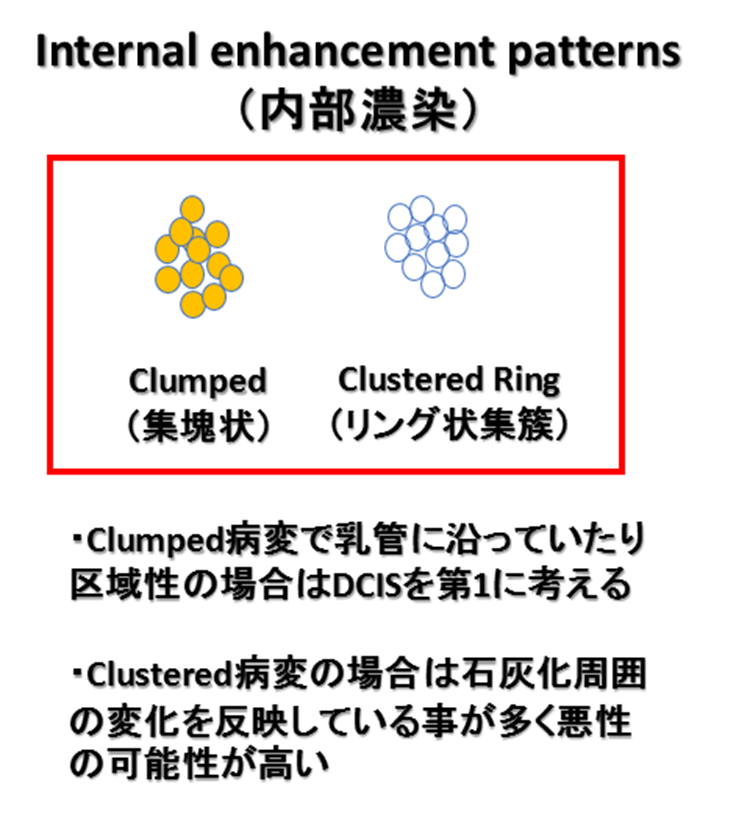
簡単に言うと、腫瘤影や非腫瘤影に分けて、各々の病変の位置や分布、形状、造影効果などでCategory分類して、BPEやFGT、Siliconなどの記載もするって事やな。
ほな、実際の症例を見ていくで。
実際の症例
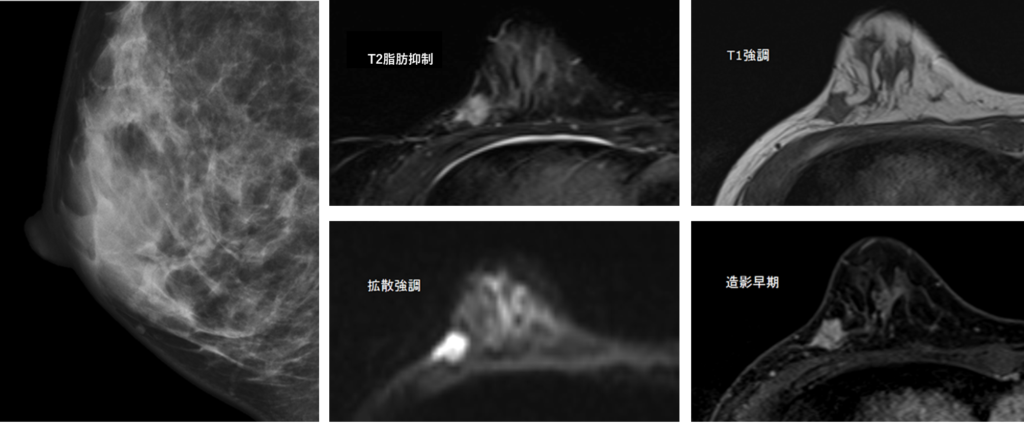
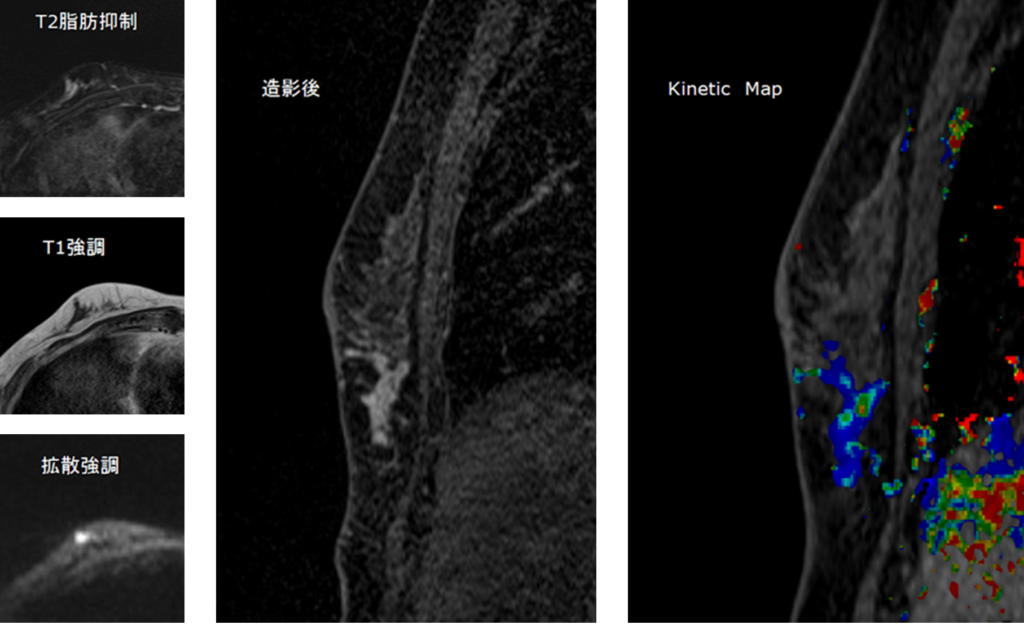
50代女性で検診精査の症例や。検診MMGで右MOにC-5疑いでMRIとなった例や。
その後の生検でIDC、ER+、PgR+、HER2 1+と診断されてるで。
BPEはminimal、右D領域にIrregularなSpiculated massがあり、造影パターンはWash out型でRim enhancementを認める。
BI-RADS Category5で生検などの追加検査を要する。
レポートはこんな感じになるかな。
実際は非呈示やけど、この他に複数のnon-mass enhancementがあって乳管内進展もあってあん。
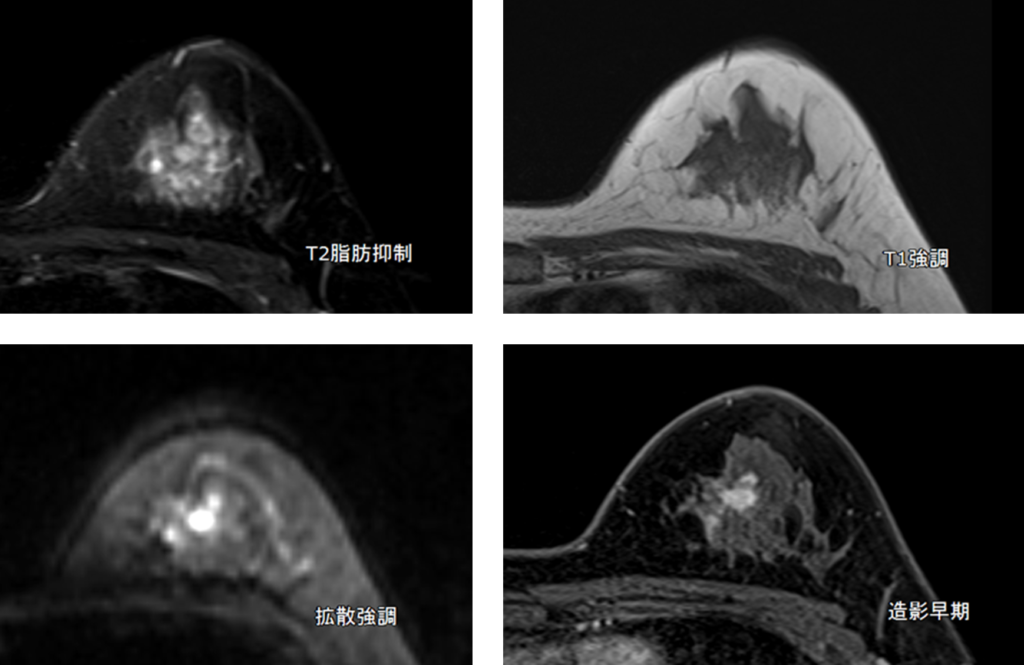
40代女性で左AにC-3となって精査でMRIを実施した例や。
これもBI-RADS形式で記載すると、
BPEはmild、左乳房A領域に15mm低度のIrregularなSpiculaを伴う腫瘤影あり。拡散強調で高信号を認め造影パターンはWash out型、周囲にnon-massあり。対側乳房は異常なし。
Category4bでIDC+DCIS疑い。生検による確定診断が必要。
ってな感じになるかな。
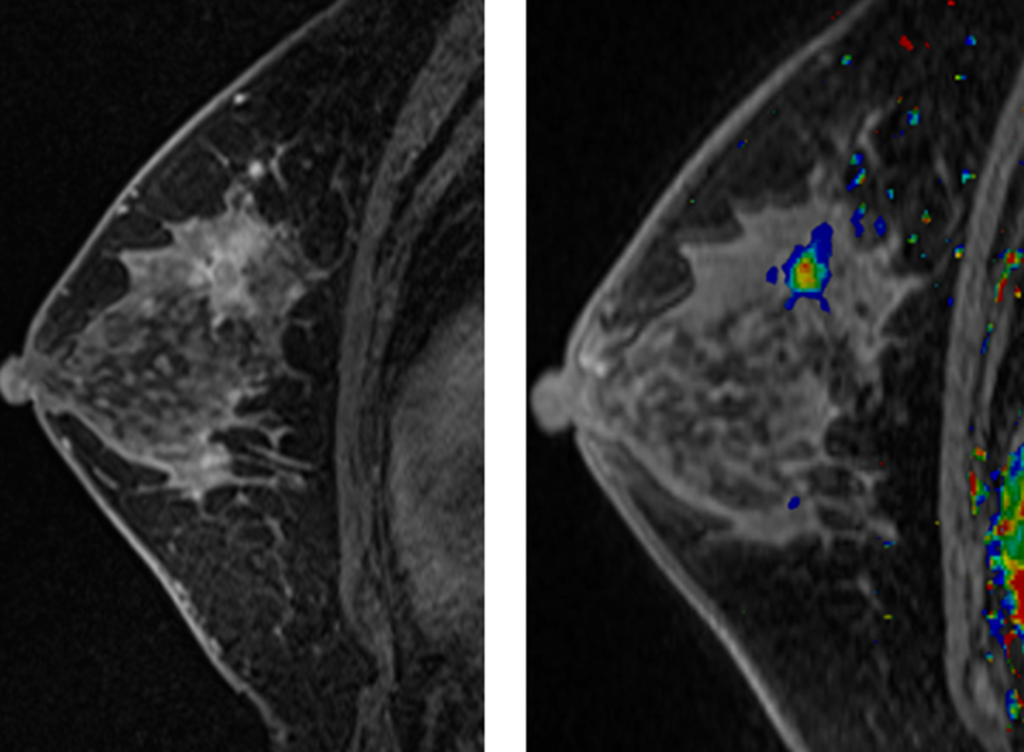
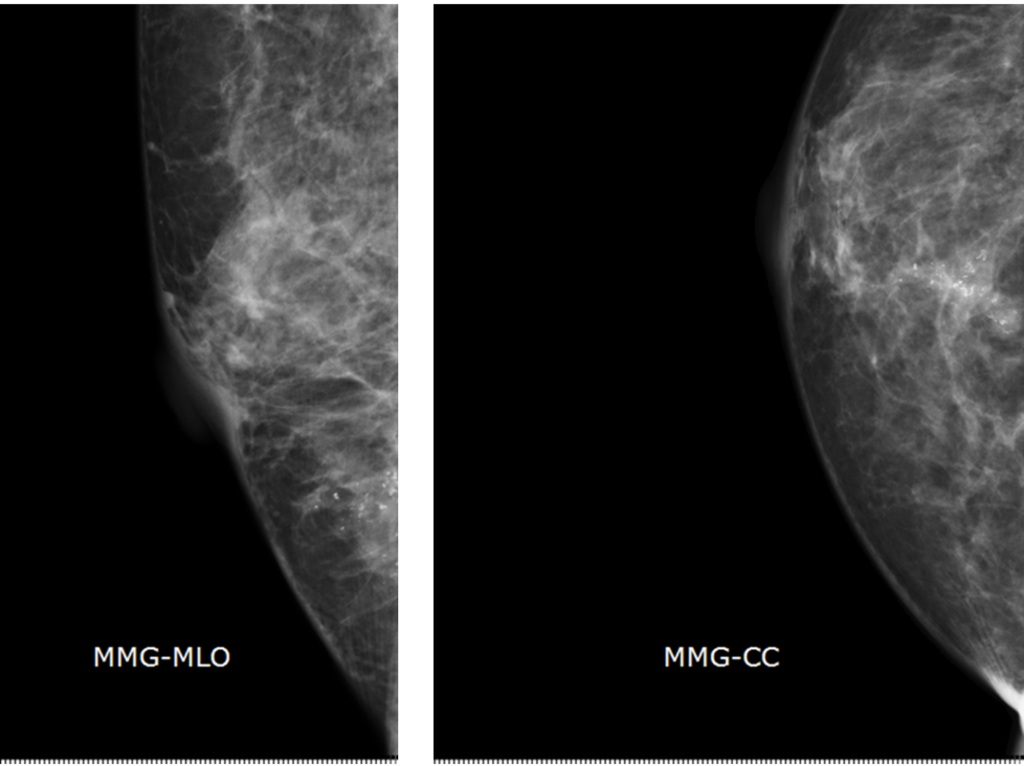
50代女性でこっちも検診精査や。MMGで右MO石灰化認めC-5でMRIを実施してんねん。
BPEはmild、右乳房BD領域に区域性のnon-mass enhancemetがあり拡散強調でも高信号を認める。Branching ductal patternを認め内部で一部Clustered ring enhancementと思われる箇所があり、DCISなどの悪性病変が疑われる。
Category5(or 4c)で生検による確定診断を要する。
ってな感じになるかな。後日生検を実施して、DCISの診断になってるで。
鑑別診断のポイント
線維腺腫、乳腺症、乳管内乳頭腫 その他
次に鑑別診断についてや。これには線維腺腫、乳腺症、乳管内乳頭腫、嚢胞なんかがあるで。年齢を考慮すると20代線維腺腫、30代は乳腺症が多いな。
参考までに線維腺腫については以下の通りや。
- 概要
- 乳腺の良性腫瘍の中で最も多い
- 20~30代の若い年齢層に多く、閉経後は縮小する事が多い
- 一部サイズが増大するケースもあり、大きく症状も伴う場合切除する事もある
- 組織型は管内型、管周囲型、類臓器型、乳腺症型の4つがある
- 画像所見
- 境界明瞭で扁平腫瘤
- 内部は間質の性状を反映して様々なパターンがある
- 浮腫状のものはT2強調で高信号で、造影効果も認める事がある
- 陳旧性の線維腺腫の場合はT2強調で低信号、造影効果も見られない
- 両方が混在するパターンでは良悪性の鑑別が難しい場合がある
- 典型例では造影パターンはPersistentで拡散強調では高信号だがADCは高値になる(T2-Shine-througn効果)
あとは月経周期などを考慮して検査する事も重要や。月経開始から5~12日目間に撮影する事が強く推奨されてるで。
これは月経周期の後半(卵黄期、分泌期)は造影剤の取り込みが亢進されるからなんや。せやから、この時期に検査をするとBPEが増大して病変が埋もれてしまう可能性があるんやで。
また乳癌は脳転移も認める事があるで。
まとめ
今日は乳癌についてレクチャーしたで。ポイントは3つや。
若い年代(40代)でも発症する事があるが、早期発見出来ればほぼ完治する
エストロゲンの暴露期間や、HBOCが発症に大きく関係している
大別すると腫瘤性病変と非腫瘤性病変があり、読影はBI-RADSに準じて行う
MRIだけじゃなくて、MMGやUSも読めると、より読影の参考になりますね。
せやな。今回はUSの所見はやらへんかったけど、乳癌診療ではUS検査もかなり多いで。
欧米の乳癌の罹患率は、日本以上やねんけど死亡率は年々減少してるらしいねん。一方で日本は上昇してるんや。これは厚労省から出てる「がん年齢調整死亡率の国際比較」っていう資料にも載ってるで。
欧米は日本と比較して検診受診率が高いのが要因とも言われとる。OECDが出しているデータやとアメリカは75%が検診受診しているのに対して、日本は45%程度らしいで。
https://stats.oecd.org/index.aspx?queryid=30159
これにはアメリカは保険に入る時に検診を受けてへんと入られへん等の条件があるのに対して、日本は検診を受けるのはあくまで任意や。別に検診を受けてへんからと言って保険に入れへんって事は無いし、そもそも皆保険があるからな。
こういった状況があって、日本では進行乳癌で発見される割合が多いんや。
さて、今日はこれくらいにしよかな。
ほな、精進しいやー!