今回は間質性肺炎や。肺炎の中でも中々heavyな分野やで!
苦手な分野だ!
もくじ
間質性肺炎(interstitial pneumonia)とは
間質性肺炎の概要
さて、今日は間質性肺炎について話していくで。
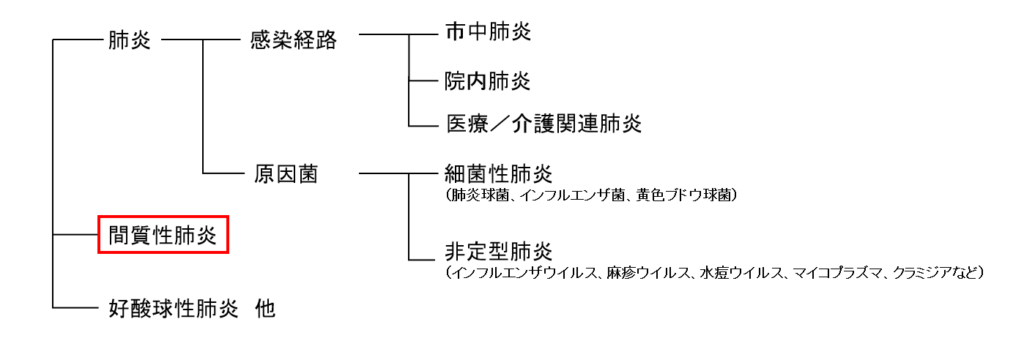
間質性肺炎は肺炎という病名がついてるんやけど、一般的な肺炎のイメージとは違うから注意が必要や。
一言で間質性肺炎と言っても、実はその中でもいくつかに分類されてんねん。これを全部やろうとすると、鬼のようなボリュームになって時間が足りひんから、救急の場面における重要なヤツに絞って話していくで。
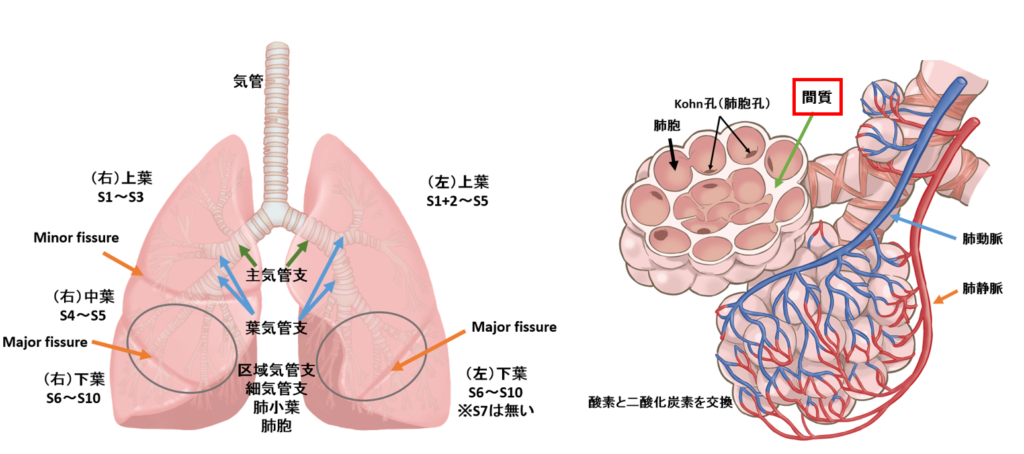
まず間質性肺炎とはどういう状態かという事やけども、調べてみると「肺胞隔壁のびまん性炎症で、しばしば線維化する」とある。
まぁ簡単に言うと、肺胞の壁に炎症が起きて壁が厚くなる事で酸素の取り込みがしにくくなっている状態や。
通常は肺胞で酸素と二酸化炭素のガス交換をしてんねんけど、ここの壁が厚くなる事でガス交換の効率が悪くなってんねん。
その中で原因不明の間質性肺炎を、特発性間質性肺炎(idiopathic interstitial pneumonias:IIPs)と呼んどる。
メカニズムは遺伝的要因や環境的要因が関係してるとも言われてるんやけど、確実な事はまだ分かってへん。
特発性間質性肺炎の分類
そしてこのIIPsも主要IIPsと希少IIPsがあって、主要IIPsは3分類6つの病態に、希少IIPsは1つ分けられてんねん。
以下の通りや。頻度的にはIPFが半数以上を占めるで。
| 特発性間質性肺炎(idiopathic interstitial pneumonias:IIPs) |
|---|
| 【Major IIPs】 慢性線維化性間質性肺炎(chronic fibrosing IIPs) ・IPF / UIP(idiopathic pulmonary fibrosis / usual interstitial pneumonia:特発性肺線維症 / 通常型間質性肺炎) ・NSIP(nonspecific interstitial pneumonia:非特異性間質性肺炎) |
| 喫煙関連間質性肺炎(smoking related IIPs) ・RB-ILD(Respiratory Bronchiolitis Associated Interstitial Lung Disease:呼吸細気管支炎を伴う間質性肺炎) ・DIP(Desquamative Interstitial Pneumonia:剥離性間質性肺炎) |
| 急性・亜急性間質性肺炎(acute or subacute IIPs) ・COP(Cryptogenic organizing pneumonia:特発性器質化肺炎) ・AIP(Acute interstitial pneumonia:急性間質性肺炎) |
| 【Minor IIPs】 リンパ球性間質性肺炎(lymphoid interstitial pneumonia:LIP) pleuroparenchymal fibroelastosis(PPFE) |
- IPF / UIP:原因不明の慢性的に進行する線維化を伴う、予後不良な間質性肺炎
- NSIP:肺間質の炎症細胞浸潤と線維化が混在している状態で、ステロイドに対する反応は良好でIPFと比較して予後が良い
- RB-ILD:喫煙による呼吸器細気管支炎で、肺胞マクロファージが間質の線維化を伴う間質性肺疾患
- DIP:同じ喫煙関連の間質性肺疾患で、びまん性に病変があるもの(RB-ILDは小葉中心性)
- COP:肺胞に生じた原因不明の慢性炎症により生じた肉芽組織が、肺胞管や肺胞腔を閉塞している状態
- AIP:基礎疾患の無い健常人に発症し、原因不明のARSになる状態
- LIP:間質にリンパ球が浸潤している状態
- PPFE:慢性、陳旧性炎症性変化や膠原病関連肺病変のような基礎疾患が原因で、上葉優位に臓側胸膜、胸膜下肺実質の線維化を伴う
この中で救急の場面で知っておくべきなのがAIPとIPFやで。これらを中心に順に説明していくで。
重症度判定
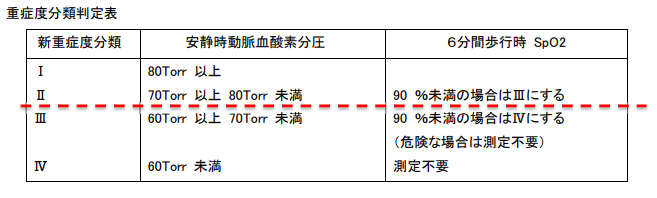
その前に間質性肺炎には重症度分類があんねん。次の通りやで。技師はんがここまで覚えておく必要はあらへんと思うけどな。
特発性肺線維症の場合は下記の重症度分類判定表に従い判定する。
- 安静時動脈血酸素分圧が80Torr以上をⅠ度
- 70Torr以上80Torr未満をⅡ度
- 60Torr以上70Torr未満をⅢ度
- 60Torr未満をIV度
重症度Ⅱ度以上で6分間歩行時SpO2が90%未満となる場合は、重症度を1段階高くする。
ただし、安静時動脈血酸素分圧が70Torr未満の時には、6分間歩行時SpO2は必ずしも測定する必要はない。
※診断基準及び重症度分類の適応における留意事項
1.病名診断に用いる臨床症状、検査所見等に関して、診断基準上に特段の規定がない場合には、いずれの時期のものを用いても差し支えない(ただし、当該疾病の経過を示す臨床症状等であって、確認可能なものに限る)。
2.治療開始後における重症度分類については、適切な医学的管理の下で治療が行われている状態で、直近6ヵ月間で最も悪い状態を医師が判断することとする。
3.なお、症状の程度が上記の重症度分類等で一定以上に該当しない者であるが、高額な医療を継続することが必要な者については、医療費助成の対象とする。
急性間質性肺炎(acute interstitial pneumonia:AIP)
AIPは急性間質性肺炎(acute interstitial pneumonia)と言って、基礎疾患が無く慢性間質性肺炎を伴わない比較的健康な人に発症する原因不明の急性進行性間質性肺炎や。
発症年齢は30~70代と幅広くて、主に50代に集中しているで。喫煙や性差なんかとは関連性を認めてへん。
主な症状は労作時呼吸困難や乾性咳嗽なんかで、数日から数週間の間に呼吸困難などの症状が急速に進行すんねん。急性呼吸窮迫症候群(ARDS)の病態な事が多くて、受診時には呼吸不全になっている事も少なくないで。
今のところ確立された治療法は無くて、ステロイドや免疫抑制剤を使う事が多いらしいわ。ただ予後は悪いと言われとる。
突発性肺線維症(idiopathic pulmonary fibrosis:IPF)
IPFは突発性肺線維症(idiopathic pulmonary fibrosis)と言って、原因不明の線維性間質性肺炎やで。
IPF/UIPと記載する事が多いんやけど、これには明確な違いがあんねん。これについては画像所見の所で説明するわ。
IPFは数ヶ月かけて肺の進行性の線維化を起こしていって、IIPsの中では最も頻度が高くて、男性に多く60~70代に多いで。
乾性咳嗽や息切れが主な症状で、治療抵抗性で予後は不良や。
またIPFは肺癌の合併率が高い事も知っておく必要があるな。この肺癌は通常のものと比較して増大スピードが速いという特徴があんねん。
せやからIPFの経過観察中に肺癌が疑われたら厳重なフォローが必要やで。
肺癌とは別に、経過観察中に急性憎悪する事もあんねん。以下はIPFの急性憎悪の診断基準や。
IPFの急性憎悪の診断基準
- 過去にIPFと診断されているか、増悪時にIPFと診断されている
- 30日以内の経過で原因不明の呼吸困難症状の憎悪が見られる
- HRCTでUIP patternに一致する蜂巣肺や網状影を背景として、新たに両側性のすりガラス陰影や浸潤影が出現する
- 気管内吸引や気管支肺胞洗浄液の検索で明らかな感染症を認めない
- 左心不全、肺塞栓、急性肺障害を引き起こす原因を含む他の原因が除外される
- 上記5つ全てを満たすと急性憎悪、いずれかの場合は疑い
突発性間質性肺炎(AIPとIPF)のまとめ
AIPとIPFについてまとめるとこんな感じやで。
| 急性間質性肺炎(acute interstitial pneumonia:AIP) |
|---|
- 基礎疾患がない
- 原因不明
- 健康な人に発症
- 慢性間質性肺炎がない
- 予後不良
- びまん性に広がるすりガラス陰影
- 浸潤影
- 牽引性気管支拡張
| 突発性肺線維症(idiopathic pulmonary fibrosis:IPF) |
|---|
- 男性に多い
- 乾性咳嗽
- 息切れ
- 治療抵抗性
- 原因不明
- 肺癌の合併率が高い
- 予後は悪い
肺胞性肺炎や気管支肺炎については下記を参考にな。他に好酸球中肺炎も載せておくで。
画像所見
間質性肺炎(AIPとIPF)の画像所見
続いて画像所見や。
AIPは両肺にびまん性に広がる、すりガラス陰影、浸潤影を呈するで。牽引性気管支拡張が見られる事もあるな。
IPFは、初期には胸膜直下、下肺優位の線状影、網状影、すりガラス陰影や。これが進行してくると、牽引性気管支拡張や下肺野を中心に蜂巣肺を認めるようになんねん。蜂巣肺を認めるとUIP patternと言われてIPFの可能性が高くなるで。
ちなみにIPFはHRCTで分類した4パターンがあるねん。UIP pattern、Probable UIP pattern、Indeterminate for UIP pattern、alternative deagnosisの4つや。
UIPはusual interstitial pneumoniaの略で通常型間質性肺炎の事や。UIPとIPFの違いは、UIPは画像診断で使われる事、IPFは臨床診断で使われる事なんや。つまり読影レポートにIPFと記載する事は基本的にあらへんねん。
最終的な診断にはUIP pattern以外は肺生検が必要になるで。
| 急性間質性肺炎(acute interstitial pneumonia:AIP) |
|---|
| ・びまん性に広がるすりガラス陰影 ・浸潤影 ・牽引性気管支拡張 |
| 突発性肺線維症(idiopathic pulmonary fibrosis:IPF) |
|---|
| ・UIP pattern:胸膜直下、下肺優位に蜂巣肺 |
| ・Probable UIP pattern:蜂巣肺はなく網状影がある |
| ・Indeterminate for UIP pattern:微細な網状影 |
| ・alternative deagnosis:他疾患を除外できない場合 |
この中で重要な所見がいくつかあって、蜂巣肺と網状影、すりガラス陰影や。これらはUIPで必須と言っていいほど認めるで。
蜂巣肺は胸膜直下に集簇する嚢胞性陰影が隣接するような所見やで。
網状影は不整な線状影や線状影の集合所見や。
その他の間質性肺炎の画像所見
せっかくやから、他の肺炎の所見も載せておくで。参考までにな。
| その他の間質性肺炎 |
|---|
| NSIP:非特異性間質性肺炎 |
| ・下葉優位に牽引性気管支拡張像を伴う広域なすりガラス陰影と網状影 ・Cellular NSIPはコンソリデーションが主でairbronchogramを認める事が多い ・Fibrotic NSIPはすりガラス陰影が特徴 各々オーバーラップする事がある |
| RB-ILD:呼吸細気管支炎関連間質性肺疾患 |
| ・両肺上肺優位の小葉中心性粒状影 周囲に不均一なすりガラス陰影 |
| DIP:剥離性間質性肺炎 |
| ・両肺胸膜直下優位の非区域性すりガラス陰影 |
| COP:突発性器質化肺炎 |
| ・下肺優位の浸潤影とすりガラス陰影 Reversed-halo-signが特徴的 |
| LIP:リンパ球性間質性肺炎 |
| ・やや下肺優位に、びまん性のすりガラス陰影や境界不鮮明な小葉中心性粒状影 ・気管支血管束の肥厚や小葉間隔壁肥厚もある ・浸潤影や気管支拡張像、蜂巣肺も見られる事もある ・多発嚢胞は特異的な所見で大きさは様々 |
| PPFE:pleuroparenchymal fibroelastosis |
| ・上葉優位に臓側胸膜、胸膜下肺実質の線維化を認める |
この中でIPFとNSIPとの鑑別は胸膜直下の領域に所見が明瞭かどうかが1つの判断材料になるで。
IPFは胸膜直下に病変が最も明瞭で、NSIPは胸膜直下は比較的保たれんねん。
実際の症例
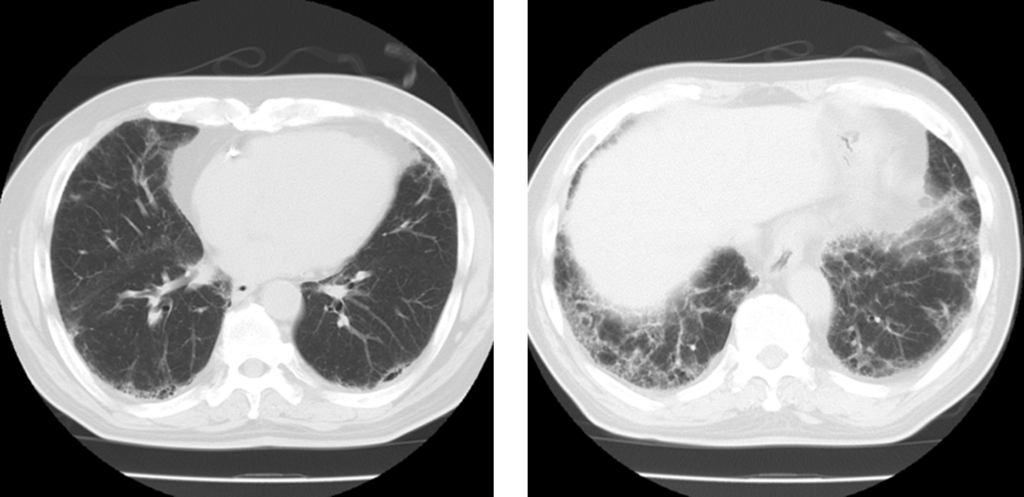
IPF(画像上ではUIP)の症例や。60代で男性や。下肺優位にすりガラス陰影、網状影、蜂巣肺を認めるで。
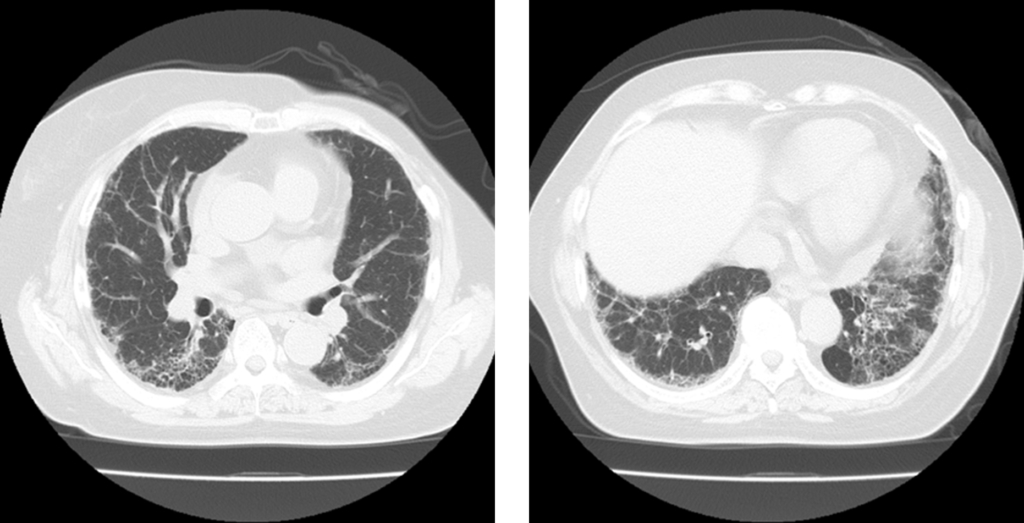
別の例や。60代女性で上記症例同様に下肺優位にすりガラス陰影、網状影、蜂巣肺を認めるで。
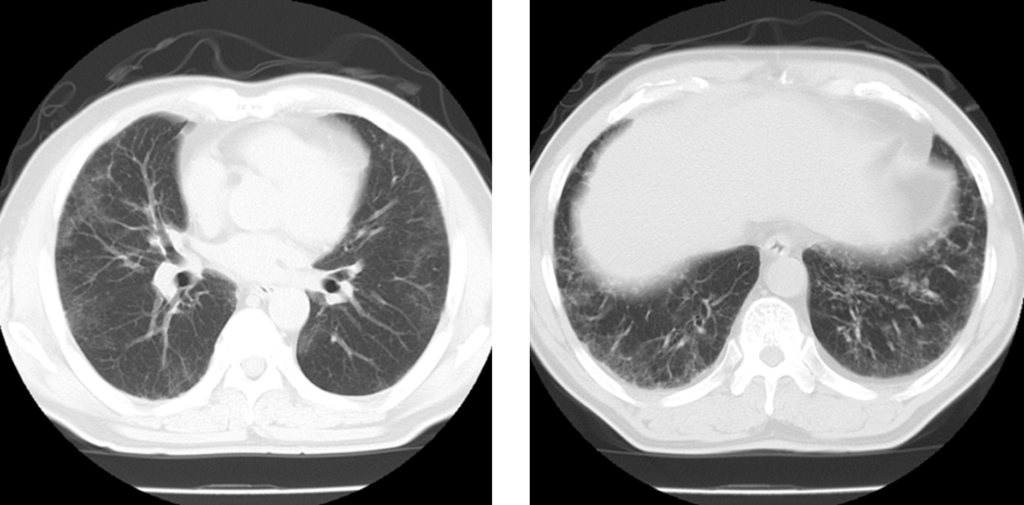
参考症例や。
この症例は60代男性で、下肺優位で広域なすりガラス陰影と網状影を認めんねんけど、比較的胸膜直下は保たれている事、蜂巣肺を認めない事からNSIP疑いとなってフォローされてる例やで。
鑑別診断のポイント
鑑別診断について
びまん性すりガラス陰影を呈する疾患で、膠原病関連の間質性肺炎や、薬剤性肺障害、感染性ではニューモシスチス肺炎やサイトメガロウイルス肺炎などがあるで。
どれも臨床所見が重要やから、カルテなどでチェックしておくとええで。
まとめ
さて今回のまとめや。今回はボリュームが多かったな。ポイントは3つや。
間質性肺炎(IIPs)は、肺胞隔壁のびまん性炎症により線維化した状態のこと
IIPsにはいくつか分類があり、救急で問題になるのがAIPとIPF(UIP)
IPFには特徴的な画像所見があり下肺優位の蜂巣肺、すりガラス陰影、網状影がある
こんな所やな。重要なのは患者背景や臨床経過や。
画像所見と合わせてこれらもチェックする事をお勧めするで。
最後に伝えておくけど、間質性肺炎は色々なパターンが多いねん。今回提示したのはホンマに最低限のポイントだけで、専門性を高めようと思たら、実はもっと知らなければアカン事もあんねんで。
ただ今回は救急がメインという事でポイントだけ絞った表も最後に添付しておくで。

コレ見て復習しときや!
さて、長くなったから今日はこれで終いにするで。
ほな、精進しいやー!