よし、「MS疑いで除外を必要とする」っと。
マッチョなスーさん?
多発性硬化症(multiple sclerosis:MS)とは
多発性硬化症の概要
なんでやねん!multiple sclerosis、多発性硬化症や!
ってかスーさんって誰やねん。
ったく、最初から出ばなをくじかれたけど、今日は多発性硬化症(multiple sclerosis:MS)についてレクチャーしてくわ。
まずはコレを確認してくれや。
| 特徴 | |
|---|---|
| 多発性硬化症(MS) | 主な脱髄疾患の1つで30代を中心に女性に多い 90%が再発寛解型で再発寛解型の初発をCISと呼ぶ CISの段階で治療する事が予後改善に繋がる 再発寛解型の50%が2次性進行型に移行する 臨床症状がない時に見つかったものをRISと呼び、高確率でCISやMSに移行する 診断基準には時間的/空間的多発性を確認する事が重要 |
さて、大枠がイメージついた所で、順に説明してくで。
多発性硬化症の概要
MSは脱髄疾患の代表的なものの1つや。
原因は解明されてへんねんけど、中枢髄鞘に対する自己免疫疾患やと言われとる。
MSは脱髄疾患の中で1番多く、中枢神経病変が多発する病気や。
- 脱髄疾患の中では最多
- 好発年齢は30歳前後
- 小児や高齢者でも発症する
- 男女比は1:2
- 10万人中10人程度の比較的稀な疾患
- 髄液のoligoclonal IgG bands(OCB)は陽性の事が多い
そもそも脱髄疾患ってなんやってところやけど、次のようなものと思ってもらえればええ。
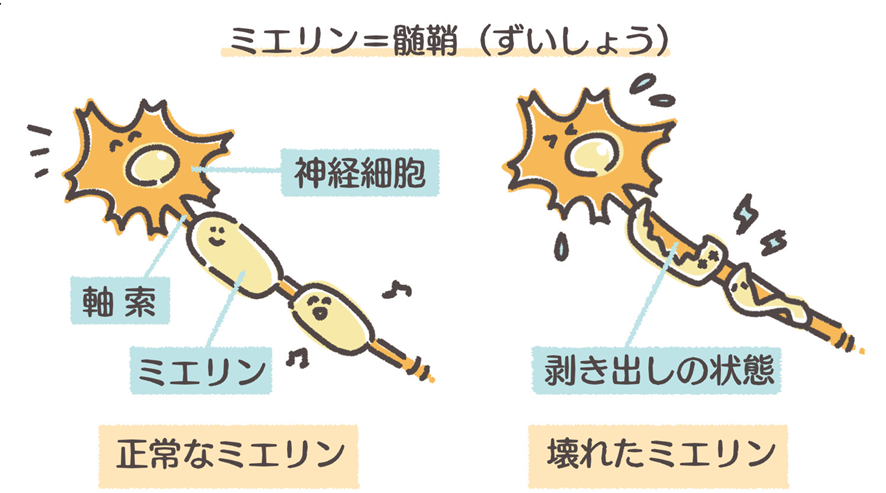
- 神経細胞をくるんでるミエリン鞘(髄鞘)に炎症が起きる
- ミエリン鞘がはがれて神経がむき出しになる
- 神経が障害される事で筋肉などに情報が行かなくなり、運動障害(グリオーシス)が起きる
こんな感じや。
MSは何らかの理由で、自己免疫系が自らのミエリン鞘を攻撃してしまう病態の事やと言われとる。
多発性硬化症のタイプ分類
CIS:clinically isolated syndrome
MSは病気の時期と経過で3つのタイプに分類されてるで。
再発寛解型(relapsing-remitting MS:RRMS)
まず寛解と再燃を繰り返す再発寛解型や。これはMSの90%が該当すると言われとる。
再発寛解型は症状が出る期間と、改善する期間を繰り返すねん。この時に症状の進行はあらへんと言われてるわ。
ほんで再発寛解型の初発の時を、clinically isolated syndrome:CISと呼んでるで。
CISの定義は、
「炎症性脱髄性疾患を示唆する中枢神経病巣を呈する状態が 24 時間以上続く急性の発作で,それ以前には脱髄性疾患を示唆するエピソードがないもの」
となっとる。つまりCISの段階やとMSと診断されてへんって事やな。
CISの6割がMSに進行すると言われてるんやけど、この段階で早期治療を行えば予後改善に繋がったというデータもあるから、早期発見の重要性は上がってきてんねん。
1次性進行型(primary progressive MS:PPMS)
これは初発から徐々に発症し長期にわたって障害が進行していくパターンや。MSの約6%程度が該当しているで。
2次性進行型(secondary progressive MS:SPMS)
これは最初は再発寛解型で発症すんねんけど、途中から再発が無いにも関わらず症状の憎悪が徐々に進む病態や。
だいたい10~20年スパンで進行していくで。再発寛解型の50%程度が2次進行型に移行すると言われとる。
RIS:radiologically isolated syndrome
臨床症状が無く、画像所見のみMSが疑われる所見があった場合は、radiologically isolated syndrome:RISと呼ばれてて、高確率でCISやMSに移行すると言われてんねん。
せやから画像診断でMSの画像所見を拾うのは重要やで。
MSの経過
流れ的には、
- RIS(もしくはCIS)
- CIS
- 1次性進行型
- 2次性進行型
- CIS
こんな感じになるで。
多発性硬化症の診断基準
MSには診断基準もあって、McDonald criteria2017が有名やな。MSの診断には、
- 空間的多発性(dissemination in space:DIS)
- 時間的多発性(dissemination in time:DIT)
の2つを証明する事が必要やと言われてる。McDonald criteria2017もこの点を重要視しているで。
【DISに関するMRIの基準】
- 脳室周囲・皮質または皮質近傍・テント下・脊髄の4領域のうち、2つ以上の領域でT2強調高信号病変がある
【DITに関するMRI基準】
- 新たなMRI画像でT2強調高信号病変、または造影病変がある
- 造影病変と非造影病変が同時に認められる
- 髄液OCB陽性である
- 異なる時期に2回以上の神経症状
| 臨床発作回数 | 客観的病変数 | 診断に必要なデータ(条件) |
|---|---|---|
| 2回以上 | 2個以上 | なし |
| 2回以上 | 1個 | なし |
| 2回以上 | 1個 | MRIにてDISの証明、または異なる病巣に由来する臨床的憎悪 |
| 1回 | 2個以上 | MRIによるDITの証明、または2回目の臨床的憎悪、髄液OCB陽性 |
| 1回 | 1個 | MRIにてDISの証明、または異なる病巣に由来する臨床的憎悪に加え、 DITの証明または2回目の臨床的憎悪または髄液OCB陽性陽性 |
多発性硬化症の臨床症状
この病気は中枢神経がある所ならどこでも起きる可能性があるから、特徴的な臨床症状は無いねん。
脳に出来れば該当した部位への影響、例えば感覚麻痺なんかや。ただ病変が小さい時は症状が出ないで偶然発見される事もあるわ。
当然、脊髄に出来れば該当部位の運動障害なんかが起きるで。
一例をあげると、視野障害、小脳失調、筋力低下、感覚障害、歩行障害なんかやな。ウートフ現象(Uhrhoff's pheomenon)や有痛性痙攣、レルミット徴候なんかは比較的特徴的な症状とされとるわ。
- ウートフ現象 → 体温の上昇に伴って1次的に神経症状が生じたり悪化したりする現象。体温が下がれば症状も治まる。
- レルミット徴候 → 首を前屈させたときに感電したような痛みが背中から両足、体の片側へ感じる現象。首を元に戻すと症状も治まる。
多発性硬化症の治療法
治療法については、基本的に対処療法がメインになるで。
急性期にはステロイド大量点滴静注法(パルス法)が実施される事が多いし、リハビリも重要やな。
再発のリスクファクターとして次のような項目が挙げられてるで。
- ストレス
- 疲労(過労)
- 感染症 など
画像所見
多発性硬化症の画像所見
次に画像所見についてやな。基本的にMRIが有効や。てかMRI一択や。
そのMRIの基本的な画像所見を述べていくで。
【多発性硬化症の基本的なMRI所見】
- T2WI → 高信号
- T1WI → 低~等信号
- CE → 活動性病変は造影効果を認める
- 多発性が半数以上
- 脳室周囲白質、視神経、脳幹、脊髄に多い
他にも特徴的な所見があるから表で纏めておいたで。
| 名称 | 画像所見 |
|---|---|
| ovoid leasion | 側脳室壁に対して垂直方向への卵円形の白質病変 特異性はあまり高く無い |
| isolated U-fiber leasion | U-fiberに沿って広がる病変 皮質下白質病変はMSに比較的特徴的な所見 |
| cortical leasion | 皮質や中心灰白質にも病変がある事 |
| T1-black hole | T1強調で著明な低信号を示す慢性期病変 |
| T1-hyperintense leasion | T1強調で辺縁に軽度の高信号がある病変 活動性が高い |
| enhancing leasion | 活動性が高い病変は造影効果も高い open-ring signが出る事もある |
| callosal-septal interface leasion | 脳梁内部を脳梁と垂直方向に広がる病変 感度、特異度共に高く薄いスライスのFLAIRの矢状断が有効 |
| dirty-appearing white matter | 大脳白質にT2強調で淡い高信号がびまん性に認められる事 |
実際の症例
MS (callosal-septal interface leasion)
実際の症例で、callosal-septal interface leasionを認めるで。
これは比較的、特異度が高い所見やから覚えておくべき内容やで。
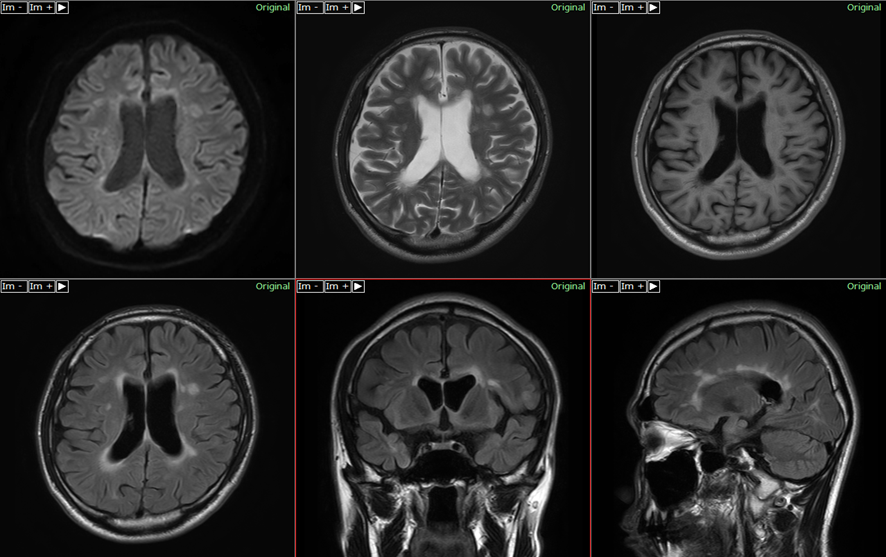
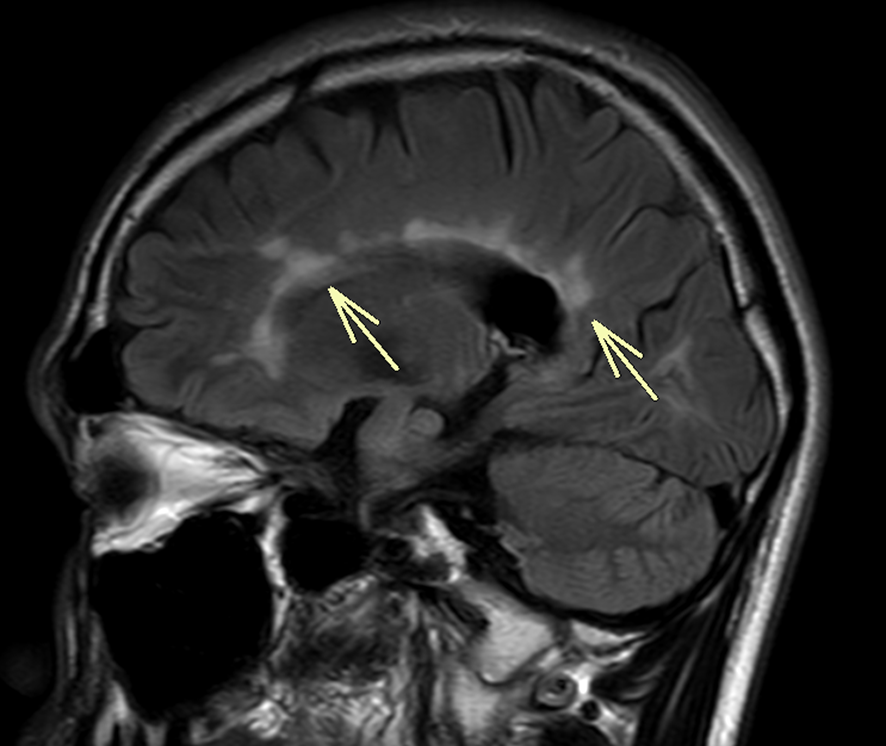
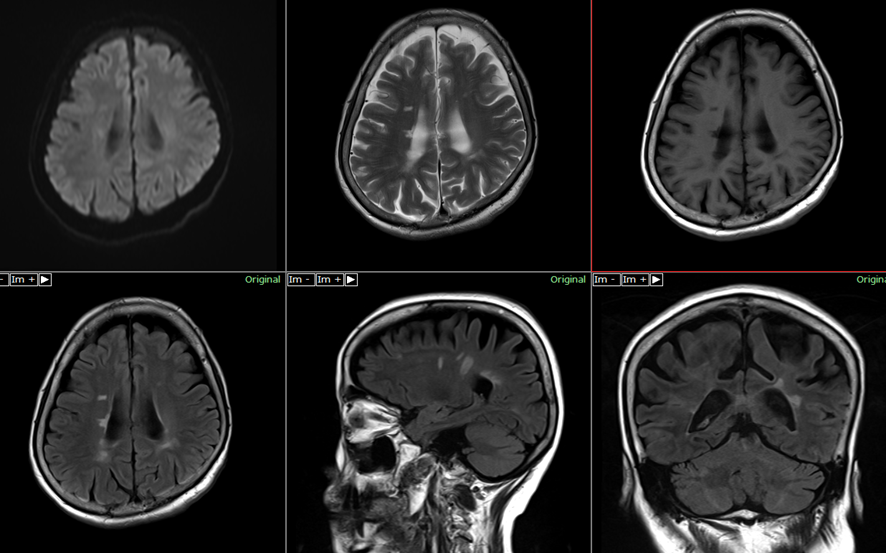
60代 女性 再発寛解型
側脳室から放射状に広がる高信号域(Ovoid lesion)と、いずれもT1強調像で低信号(T1 Black hole)なのを認めるで。
他には脊椎にも病変があるケースもあるから、それも忘れんようにな。脊椎の画像所見は基本的に頭部と一緒やけど、脊椎のみに病変を認めるケースも3割強であるで。
その中でも特に多いのが頚髄や。脊椎のみ病変の6割程度を占めるで。
臨床症状的には感覚障害や膀胱直腸障害が多いと言われとる。
鑑別診断のポイント
視神経脊髄炎など
視神経脊髄炎
まずは視神経脊髄炎(neuromyelitis Optica Spectrum Disorders :NMOSD)や。
これは以前は視神経精髄MSとして診断されててんけど、最近別モンとされてきてんねん。抗アポクリン4抗体の関与の有無でMSとは疫学的に違うとされる事から治療方針が違ってくんねんて。せやから鑑別する事は重要やで。
鑑別方法としてはMSは脳室周囲白質に多いのに対してNMOSDは深部白質に多いという特徴があるで。
脊椎にも病変が起きたりするわ。臨床症状は視覚障害や四肢の疼痛や麻痺なんかや。
脳腫瘍
MSでもサイズが大きいのは腫瘍(特にグリオーマ)と迷う時があるから注意や。
MSはopen-ring signなんかが参考になる時があるで。
ただこれだけでMSと判断出来るもんでもないから思考停止で診断するのは危ないで。
その他の疾患
他には加齢性白質病変、サルコイドーシス、シェーグレン症候群、Behcet病なんかかな。
これらはMSと類似する所見が多いねんから、臨床所見と合わせて除外診断をする事が必要やで。
急性散在性脳脊髄炎(acute disseminated encephalomylitis:ADEM)なんかも鑑別にあがるな。
とにかく同じような所見を呈する疾患は色々あるんや。こっちの表で確認しておいてくれや。
| MSとしては非典型的な所見 | 鑑別疾患 |
|---|---|
| ・3mmより小さい病変のみ | NSWMA、血管病変、偏頭痛 |
| ・Ovoid lesionがない | NSWMA、血管病変、偏頭痛、NMOSD |
| ・T1-black holeがない | NSWMA、血管病変、偏頭痛、ADEM |
| ・脳室周囲白質病変がほどんどない | NSWMA、血管病変、偏頭痛、ADEM |
| ・皮質下白質病変は多数があるがisolated U-fiber lesionがない | NSWMA、血管病変、偏頭痛、NMOSD、ADEM |
| ・左右対称性の病変 | NSWMA、CADASILなどの遺伝疾患、代謝性疾患 |
| ・後頭蓋窩、脳梁、脊髄病変がない | NSWMA |
| ・過度に大きな脳梁病変 | NMOSD、腫瘍など |
| ・著明なmass effectを伴う病変 | 腫瘍、感染、肉芽腫性疾患 |
| ・上下に浮腫や進展を伴う大きな脳幹部病変 | 神経Behcet病、腫瘍 |
| ・頭尾方向に長い脊髄病変 | NMOSD、抗MOG抗体脳脊髄炎、神経サルコイドーシスなど |
| ・画像に経時的変化がない | NSWMA |
| ・経過観察にて画像上、一度も病変の増強がない | NSWMA、偏頭痛、遺伝子疾患 |
| ・半年以上持続する増強病変 | 血管奇形、神経サルコイドーシス、感染、腫瘍 |
| ・遺伝性の可能性 | CADASILなどの遺伝性疾患 |
ADEM:acute disseminated encephalomyelitis(急性散在性脳脊髄炎)
CADASIL:cerebral sutosomal dominant arteriopathy with subcortical infarcts and leukoencephalopathy
NMOSD:neuromyelitis Optica Spectrum Disorders(視神経脊髄関連疾患)
Miki Y:Magnetic resonance imaging diagnosis of demyelinating diseases: An update
上記を参考に作成
まとめ
今日のまとめや。今日は多発性硬化症(MS)についてレクチャーしたで。ポイントは3つ。
自己免疫系によるミエリン鞘の破壊によつ脱髄疾患
MRIでは、callosal-septal interface leasion やopen ringなどMSに特徴的な画像所見がある
治療法が違う事から視神経脊髄関連疾患との鑑別が重要
こんな感じや。
今回も知らない部分が多くあって勉強になりました。
MSはマッチョなスーさんやあらへんからな!
ほな、精進しいやー!