ワシってバ〇ァリンみたいな人やん?
(いきなり何を言っているんだ、この人は・・・)
みなまで言わんでええ。大丈夫や、全部分かっとる。
もくじ
変形性膝関節症(osteoarthritis of the knee)とは
変形性膝関節症の概要
さて今日は変形性膝関節症についてや。優しくレクチャーしてくで。
変形性膝関節症は、通称OAとも言われるで。っていうか現場ではこっちの方がメジャーやな。
膝のOAは普段MRI検査しててよく遭遇するヤツや。特に高齢者の膝を検査している時に多いな。
まずは、変形性膝関節症の概要をまとめておくで。
- 関節内には硝子軟骨と線維軟骨があるが、硝子軟骨がすり減る事で疼痛などの症状が起きている状態の事を指す
- ちなみに膝においての線維軟骨は半月板の事を指す
- 加齢などの原因がはっきりしないものを1次性、原因が判明しているのを2次性と呼んでいる
- 1度すり減った軟骨は戻る事は基本的に無い
- 1次性が圧倒的に多く、その起因性から高齢者の女性に多い
- 最初は安静にしていてば軽快する事が多いが、進行すると膝関節の変形も伴い歩行が難しくなりQOLが悪くなる
変形性膝関節症は硝子軟骨がすり減って痛みが起きる状態の事をいうねん。
硝子軟骨がすり減る原因としては、加齢などの1次性のものと、骨折や靱帯損傷など原因が分かっているものを2次性があるわ。
圧倒的に1次性のものが多くて国内患者数は1,000万人とも3,000万人とも言われてるわ。男性に比べて女性の方が2倍程度多くて、高齢化に伴って年々増加している疾患なんや。
ちなみに日本人は脛骨が内側に彎曲しているせいでO脚になり変形性膝関節症に移行しやすいとも言われてるらしいで。
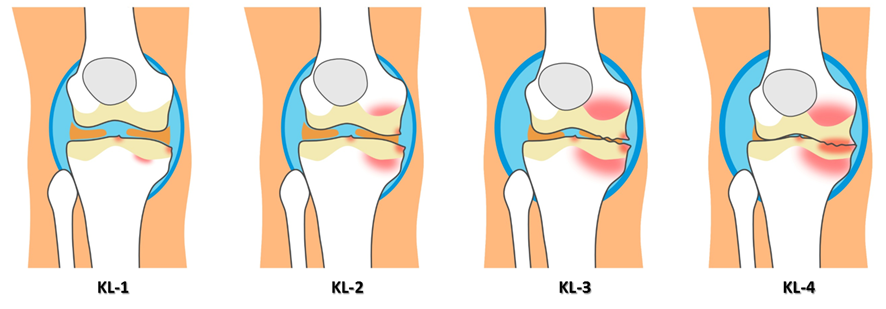
Kellgen-Laurence分類
膝のOAには、進行度によって分類法があんねん。その中でよく使われるのはKellgen-Laurence分類ってものなんやけど、これはレントゲン写真を使って判断するんや。関節腔の程度によってKL-1から4まで分類されんねん。
これらは関節の軟骨を見て判定しているんやけど、これだけで重症度判断をする事はほとんど無くて、MRIも撮影してその所見も参考にして判定してんねん。
下に表を載せておくから参考にしてみてな。
| Kellgren-Laurence(KL)分類 | 進行度 | 内容 |
|---|---|---|
| KL-1 | 疑い | 画像上は所見は見当たらないが変形性膝関節症が疑われる状態 |
| KL-2 | 初期 | 硝子軟骨や線維軟骨(半月板)がすり減り、膝関節の隙間が狭くなる 正常時と比較して25%以下の狭小化 膝周囲の違和感やこわばりなど |
| LK-3 | 中期 | 初期と比較して狭小が進行している 正常時と比較して50~70%狭小化 膝の疼痛や伸展が難しくなるなど |
| LK-4 | 末期 | 膝関節の隙間がほとんど無い状態で正常時と比較して75%以上の狭小化を認める 大きな骨棘形成や骨の変形も認める 杖などの歩行補助具を使用しないと歩行が困難になる |
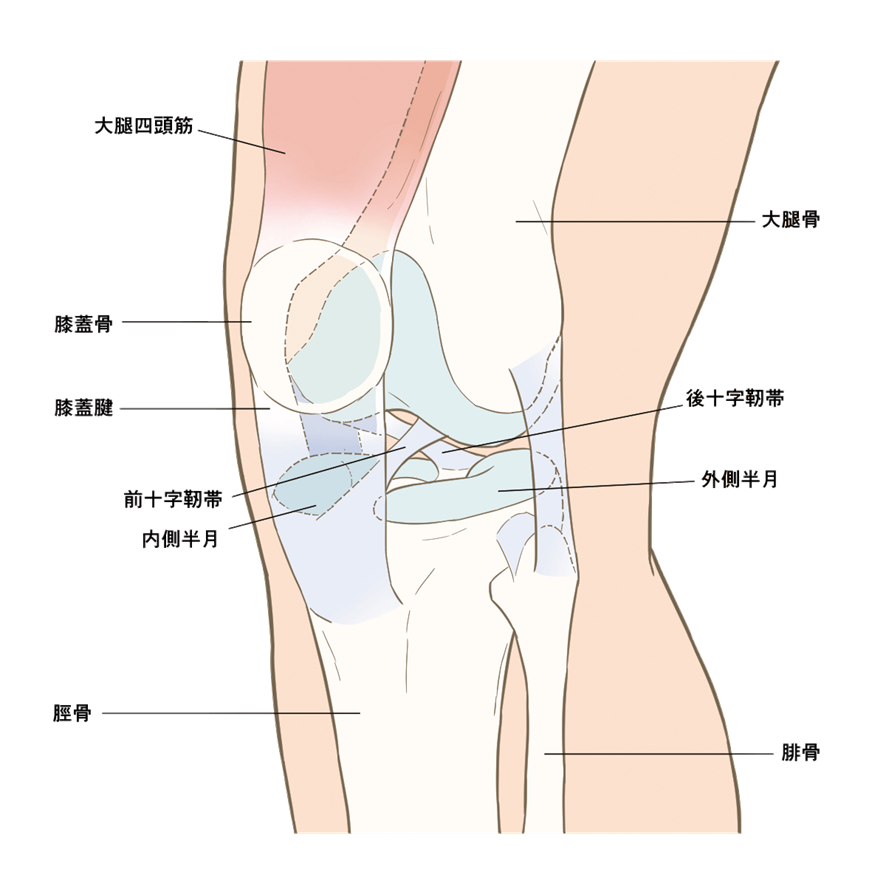
膝の解剖
次に膝周囲の解剖や。ここは他の症例でも何回もやってるからサラッとにするで。
- 膝には大きな靭帯が4本あり、それぞれをACL,(前十字靭帯)、PCL(後十字靭帯)、MCL(内側側副靭帯)、LCL(外側側副靭帯)と呼んでいる
- 大腿骨遠位端と脛骨近位端には関節軟骨(硝子軟骨)が存在してて、半月板と合わせて衝撃緩衝材や動きの補助をしている
- 膝関節は関節包に包まれている
- その内側には滑膜が存在し、滑膜から関節液が産出され動きの潤滑油的な役目をしている
- 関節液は関節軟骨を栄養している役割もある
- 半月板は外側半月板と内側半月板がある
だいたいこんな感じやな。
変形性膝関節症の原因と臨床症状
原因
変形性膝関節症の原因やけど、だいたい次の2パターンになるで。
- 加齢などによる1次性のもの
- 骨折や靱帯損傷など原因が分かっている2次性のもの
頻度としては圧倒的に1次性のものが多いで。せやから高齢者に多いねん。
症状
臨床症状は次の通りやな。
- 最初は膝の違和感や動かしづらさを感じる程度
- 進行してくると疼痛や水腫、場合によっては膝の伸展が難しくなる
- 最終的には歩行困難な状態にまでなる事がある
ある程度進行してしまった状態やと、人工関節しか選択肢が無かったりするから、早期で発見する事が重要や。何も膝OAだけやあらへんけどな。
治療法
治療法は、運動療法や投薬、装具、手術なんかがあるで。
意外にも運動療法がええらしくて、ガイドラインにも記載があるくらいや。運動療法を行うにも痛みがあると難しいから、そこは投薬なんかでコントロールするらしいで。
主な運動内容はウォーキングや水泳なんやけど、これらは医師や理学療法士の指示の元で適切な負荷で実施する必要があるのは言うまでもあらへん。自己流は悪化するで。
たまにおんねん。自己流でリハビリしてまう人がな。一所懸命やってても、実は効果があまりあらへんかった的な事もしばしばやで。
進行程度によっては手術になることもあって、その場合は骨切りや人工関節、内視鏡で骨膜除去なんかがあるで。
画像所見
変形性膝関節症の画像所見
次に変形性膝関節症の画像所見や。
単純写真やと関節裂隙の非対称の狭小化や骨棘形成、軟骨下骨の硬化像や嚢胞形成なんかや。
MRI所見やと関節軟骨の信号上昇や欠損像、軟骨下骨の骨硬化や線維化や。特に骨棘形成は進行したOAでよく見るで。
MRIでの主な画像所見をまとめておくで。
- 関節軟骨の表面不整や欠損像
- 骨棘形成
- 軟骨下骨の骨硬化や線維化、嚢胞や骨髄浮腫
- 半月板の断裂や逸脱変性(extrusion)
- 内側側副靱帯に沿った浮腫性変化など
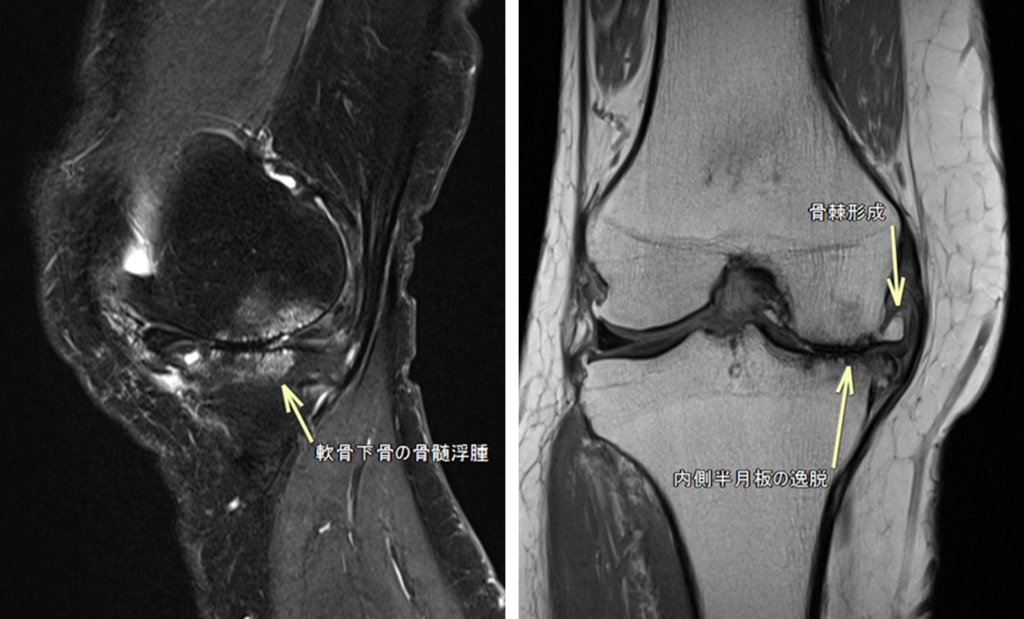
実際の症例
これは70代女性の例や。骨棘形成と内側半月板の逸脱、軟骨下骨の骨髄浮腫を認めるな。
内側半月板の逸脱に伴い関節裂隙の狭小化も認めるで。
ちなみに軟骨下骨の骨髄浮腫は、痛みやその後の予後と相関する事が報告されてるわ。当然、これを認めると予後が悪くなるで。
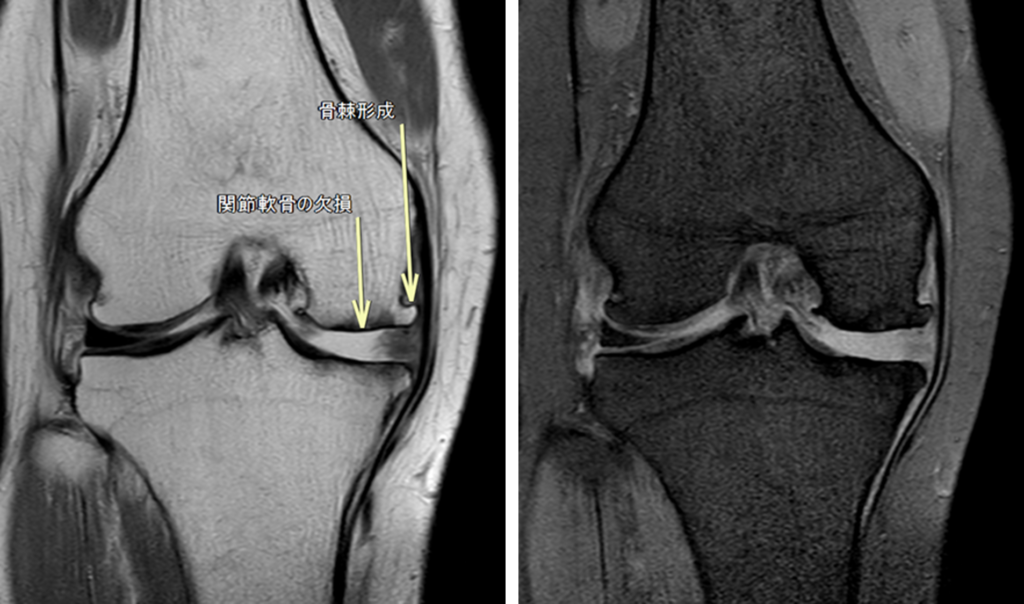
次は軽度の症例や。70代女性で立ち上がる時と歩行時の軽度の疼痛や。
画像上から骨棘形成と関節軟骨の欠損を確認出来るな。プロトン画像やと外側の関節軟骨は黒い(低信号)域として大腿骨遠位端に沿って確認できるのに対して、内側の関節軟骨(硝子軟骨)は確認できひん。
それに伴って大腿骨内側と脛骨内側に低信号域も認めて骨挫傷が疑われるな。一方で関節裂隙は保たれてるが分かると思う。
ちなみに関節軟骨の欠損や骨髄浮腫は単純写真やと分からんから、MRIが必要やで。
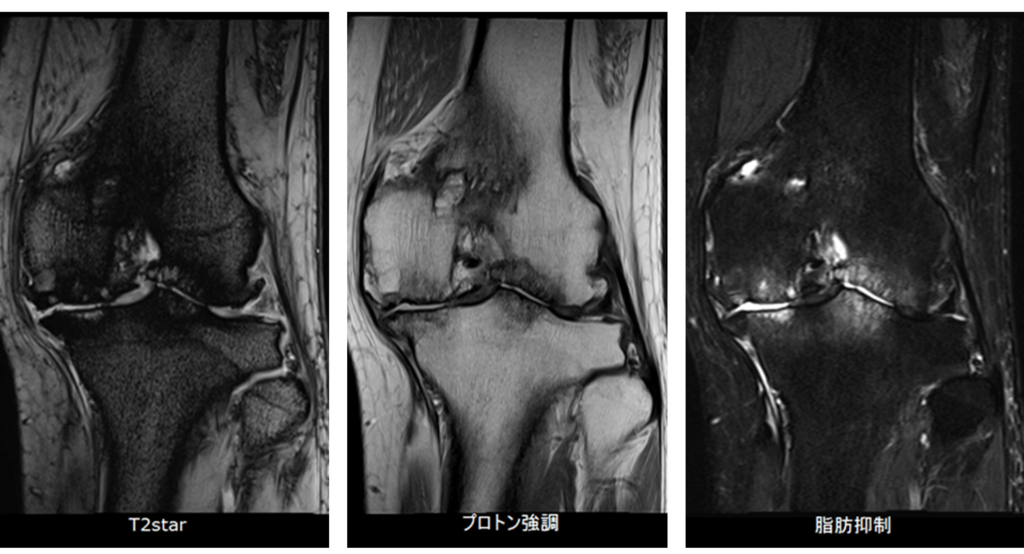
これは50代女性で、左膝の疼痛精査でMRIを実施した例やな。
関節裂隙は狭小化してて、大腿骨、脛骨にT2脂肪抑制で高信号、つまり骨髄浮腫も認めんで。他には関節面周囲に変形や骨棘形成もあるな。
鑑別診断のポイント
主な鑑別疾患
次に鑑別診断についてや。変形性膝関節症には様々な画像所見が組み合わさってんねん。
つまり、それらと似た病態と鑑別する必要があるで。
具体的には次のようなものが挙げられるで。患者エピソードが参考になる事が多いから確認するようにな。
| 部位 | 鑑別 |
|---|---|
| 関節軟骨 | 外傷性の軟骨損傷など |
| 軟骨下骨 | 外傷、突発性骨壊死、炎症に伴う骨髄浮腫など |
| 半月板 | (外傷性)半月板損傷 |
| 靱帯 | (外傷性)靱帯損傷 |
| 関節内 | 関節炎、色素性絨毛結節性骨膜炎(PVS) |
また代表的なものについては、下記でも話しているから確認してみてや!
まとめ
今日のまとめや。今日は変形性膝関節症についてレクチャーしたで。ポイントは3つや。
加齢性(1次性)のものが圧倒的に多く、高齢者の女性に多い
関節軟骨がすり減る事で歩行障害が起きる
MRIで骨棘形成や関節軟骨の欠損などの画像所見が見られる
余裕があればKellgen-Laurence分類も覚えておいた方がええと思うで。
ちなみにOAっていう略語を使ったけどこれはosteoarthritisの略やで。もちろん知ってるよな?
略語ってそれ自体で覚えてる事が多いので、何を略したかまでは・・・
たまに略語やなくてフルで記載する先生もおるからな。これを機に、合わせて覚えておくとええで。
ちょっとした豆知識をさり気なく教えるワシの優しさ、まさにバファ〇ンやん。ワシの8割は優しさで出来てるんちゃうかなと自分でも思うわ。いや9割か。
さて、今日はこれくらいにしよか。
ほな、精進しいやー!